ORIGINAL
Acenocumarol: uso, adherencia y conocimiento del usuario. Oportunidades para la Atención Farmacéutica
Acenocumarol: use, adherence and knowledge. Opportunities for Pharmaceutical Care
Carmen Rubio Armendáriz1, Daida Alberto Armas1,2, Montserrat Gloria Plasín Rodríguez2, Carmen Candelaria Padrón Fuentes2, Nuria Raquel Casanova Herrera2, María Yolanda González González2
1 Departamento de Obstetricia y Ginecología, Pediatría, Medicina Preventiva y Salud Pública, Toxicología, Medicina Legal y Forense y Parasitología. Universidad de La Laguna. España
2 Farmacia comunitaria. Tenerife. España
* Autor para correspondencia.
|
|
Attribution-NonCommercial-ShareAlike 4.0 International License La revista no cobra tasas por el envío de trabajos, |
|
Resumen
Objetivo. El acenocumarol se mantiene como terapia anticoagulante (TAO) de primera elección. El objetivo de este estudio es valorar y mejorar el conocimiento que sobre el medicamento tienen sus usuarios y favorecer la personalización de la Atención Farmacéutica.
Método. 60 pacientes usuarios de acenocumarol de 6 farmacias de Tenerife han participado en una encuesta anónima para valorar el uso, la adherencia y el conocimiento del fármaco.
Resultados. 16% de los usuarios desconoce la indicación para la que se les prescribe el anticoagulante, un 32% son pacientes sin adherencia terapéutica y existe un alto grado de desconocimiento (47%) sobre cómo actuar en caso de olvido de una toma. La duplicidad de dosis es un PRM (Problema Relacionado con el Medicamento) real para el 12% de los pacientes. El 87% usa otros tratamientos junto con el acenocumarol (antihipertensivos (24%), antihipercolesterolémicos (11%), ansiolíticos/sedantes (13%) y antiulcerosos (13%)) destacando el uso conjunto de acenocumarol y analgésicos/antiinflamatorios en el 11% de nuestros usuarios de acenocumarol lo que se identifica como un riesgo potencial grave de PRM por interacción. El 35% de los pacientes desconoce las interacciones del acenocumarol, un 70% afirma haber recibido información sobre el fármaco y sólo un 42% de los pacientes manifiesta no haber leído el prospecto.
Conclusiones. Se pone de manifiesto la necesidad de mejorar el conocimiento sobre este fármaco por parte del paciente. La intervención farmacéutica mediante la dispensación activa e informada y el seguimiento fármaco terapéutico personalizado permitiría la detección y prevención de PRM durante el uso de acenocumarol.
Palabras clave
acenocumarol; anticoagulantes; oficina de farmacia; atención farmacéutica
Abstract
Aims. Acenocoumarol remains the first-line anticoagulant therapy (OAT). The objective of this study is to assess and improve the knowledge that users have about this drug and advance in the personalization of pharmaceutical care.
Method. 60 acenocoumarol patients from 6 Tenerife pharmacies have participated in an anonymous survey to assess the use, adherence and knowledge of the drug.
Results. 16% of acenocoumarol users do not know the indication for which the anticoagulant is prescribed, 32% are patients without therapeutic adherence and there is a high degree of ignorance (47%) about how to act in case of forgetting a dose. Duplication of doses is a real DRP (Drug Related Problem) for 12% of patients. 87% of those surveyed use other treatments together with acenocoumarol (antihypertensive (24%), antihypercholesterolemic (11%), anxiolytic / sedative (13%) and antiulcer (13%)), highlighting the joint use of acenocoumarol and analgesic/anti-inflammatory in 11% of our acenocoumarol users this is identified as a potential serious risk of DRP by interaction. 35% of the patients admit that they are unaware of the possible interactions of acenocoumarol, 70% of the patients affirm that they have received information about the drug, and only 42% of the patients state that they have not read the package leaflet.
Conclusions. The need to improve knowledge about this drug by the patient is highlighted. Pharmaceutical intervention through active and informed dispensing and personalized therapeutic drug monitoring would allow the detection and prevention of DRP during the use of acenocoumarol.
Keywords
acenocoumarol; anticoagulants; pharmacy; pharmaceutical care
Aportación a la literatura científica
El presente estudio analiza al paciente tratado con acenocumarol desde el punto de vista del uso del medicamento. Se estudia la información y conocimiento del conocimiento y el uso de la misma con el objeto de identificar aquellos aspectos que pueden ser mejorados para impactar en la optimización del uso de este fármaco y con ello en sus resultados en salud (eficacia y seguridad). La Atención Farmacéutica se presenta y usa para el fomento del uso seguro y racional del medicamento. Si bien existen muchos estudios similares desde el área de Atención Primaria, en este caso, la oficina de farmacia comunitaria se constituye en el centro de investigación y recogida de datos lo cual incorpora un innovador enfoque y nuevos resultados y conclusiones transferibles a los protocolos de dispensación y seguimiento de este medicamento.
Introducción
El número de pacientes anticoagulados asistidos en la oficina de farmacia es amplio y sigue una tendencia creciente consecuencia, principalmente, del aumento de la esperanza de vida(1,2). En España se estima que existen 800.000 pacientes anticoagulados(3). Se designa con el nombre de “paciente anticoagulado” a toda persona tratada con fármacos denominados anticoagulantes para la fibrilación auricular no valvular (FANV) y la prevención y tratamiento del tromboembolismo venoso (TEV)(4).
Los antagonistas de la vitamina K (AVK) [acenocumarol y warfarina] han sido, durante décadas, la única opción disponible para la terapia anticoagulante oral (TAO) en la prevención de las complicaciones tromboembólicas de la FA(4). Acenocumarol, a pesar de ser el anticoagulante más antiguo en su categoría y precisar de controles periódicos, es elegido como terapia anticoagulante (TAO) debido, principalmente, a su bajo coste. Según la Federación Española de Asociaciones de Anticoagulados el 88,6% de los pacientes anticoagulados toma acenocumarol(5) lo que ha permitido un seguimiento en prescripción de más de 20 años(6). En los países anglosajones es, sin embargo, la warfarina el anticoagulante más usado(7).
Estructuralmente el acenocumarol es un derivado de la 4-hidroxicumarina que forma parte del grupo de los anticoagulantes orales antagonistas de la vitamina K (clasificación ATC: B01AA). Su mecanismo de acción pasa por impedir la activación de los factores de coagulación dependientes de la vitamina K (II, VII, IX y X) y las proteínas C y S(8). Presenta una elevada variabilidad inter e intraindividual debido a su estrecho margen terapéutico, su elevada unión a proteínas plasmáticas (97%), sus numerosas interacciones farmacocinéticas y farmacodinámicas y su susceptibilidad a la dieta, entre otros(6).
Además, durante el uso de acenocumarol, al igual que con cualquier otro fármaco, pueden aparecer Problemas Relacionados con los Medicamentos (PRMs) o situaciones que causan o pueden causar la aparición de Resultados Negativos asociados al uso de Medicamentos (RNMs) que, como su nombre indica son resultados negativos en la salud del paciente, no adecuados al objetivo de la farmacoterapia, o que pueden estar asociados a la utilización de medicamentos(9).
Algunos estudios previos asocian los anticoagulantes a una alta incidencia de PRMs, hospitalizaciones por reacciones adversas y RNMs. Así, el programa de seguimiento farmacoterapéutico en anticoagulación oral del equipo multidisciplinar de Atención Primaria de Pontevedra señaló a la TAO como responsable del 83,02% de los PRM observados. Las causas más frecuentes que originaron PRMs fueron ajuste de dosis (32,07%), interacción con otros medicamentos, alimentos, enfermedad o tabaco (24,53%), incumplimiento (9,43%) y frecuencia/modo de administración inadecuado (5,66%)(10). La incidencia anual de hospitalizaciones por reacciones adversas a los anticoagulantes aumentó en España entre 2010 y 2013, suponiendo el 6,38% de las hospitalizaciones(11). Un resultado negativo asociado de forma consistente a esta medicación (RNM) son las hemorragias graves(12,13). Según la Federación Española de Asociaciones de Anticoagulados(5) el 7,5% de los pacientes anticoagulados españoles declara haber tenido una complicación relacionada con el tratamiento en los últimos seis meses, siendo la hemorragia más frecuente en las mujeres (9,1%) que en los hombres (3,4%).
Así mismo, desde el Instituto para el Uso Seguro de los Medicamentos (ISMP)(14) se ha elaborado un informe específico de errores de medicación con los anticogulantes antivitamina K tanto en la prescripción, como en el seguimiento, incluso por problemas de comunicación o coordinación entre profesionales sanitarios, errores derivados de las transiciones asistenciales y en la propia administración de las dosis por parte de los pacientes o cuidadores.
Sin lugar a dudas, el elevado número de PRMs detectados durante el uso de acenocumarol está relacionado no sólo con las especiales características del fármaco, mencionadas anteriormente (estrecho margen terapéutico, interacciones asociadas al tratamiento concomitante con otros fármacos, patologías, alimentos, e incluso tabaco), sino con la gran variabilidad intraindividual, lo que requiere de un frecuente control y ajuste de dosis (12,13) y el comportamiento y responsabilidad del paciente. La variabilidad dosis-efecto para un mismo individuo hace que la relación dosis-respuesta sea impredecible y pueda resultar inestable en tratamientos prolongados. Todo ello justifica la necesidad de individualizar la dosis diaria de acenocumarol (dosis recomendada: 1 - 8 mg/día) mediante la determinación del denominado Tiempo de Protrombina (TP). Sin embargo, con acenocumarol algunos autores sugieren manejar el concepto de Dosis Total Semanal (DTS), definida como la cantidad total semanal de acenocumarol en mg que toma el paciente.
Según recomendación de la OMS(15), este TP se expresa como Cociente Normalizado Internacional o INR (International Normalized Ratio), cociente entre el TP del paciente y el TP control o estándar, elevado a un parámetro conocido como Índice de Sensibilidad Internacional (ISI): INR = (TP del paciente en segundos / TP estándar normal en segundos)ISI. El consenso sobre los valores del INR considera lo siguiente respecto a los valores del INR:
• 0,8-1,2: el paciente no está anticoagulado, y, por tanto, tiene riesgo de sufrir una trombosis.
• < 2: la anticoagulación está en rango infraterapéutico, por lo que aumenta el riesgo de eventos trombóticos o tromboembólicos.
• 2-3: se considera el objetivo terapéutico en la mayoría de las indicaciones del acenocumarol excepto en los siguientes casos:
- Válvulas cardiacas mecánicas: 2,5-3,5.
- Síndrome antifosfolipídico con trombosis arteriales y/o recurrentes: 3-4.
• > 4: la anticoagulación está en rango supraterapéutico, por lo que aumenta el riesgo de hemorragia o sangrado.
Aunque habitualmente cuando el INR está por encima del límite superior del rango terapéutico se disminuye la dosis y cuando el INR está por debajo se aumenta la dosis.(12)
Para promover el correcto control del índice internacional normalizado (INR) y lograr un rango óptimo de INR han sido ensayados algunos programas de seguimiento farmacoterapéutico(16). También se recomienda realizar un control más estricto del INR del paciente en los casos de interacciones potencialmente graves y al inicio o al final de tratamientos temporales simultáneos con acenocumarol(8).
En lo referente a la información y conocimiento sobre la anticoagulación, el 35,8% de los pacientes usuarios de TAO declara poseer poca información o desear tener más(5). Ante esta deficiencia, la oficina de farmacia juega un papel relevante ya que el farmacéutico como profesional sanitario debe atender las necesidades del paciente con sus medicamentos colaborando para que se obtenga el máximo beneficio de ellos y se eviten los riesgos durante su uso. Entre las distintas herramientas identificadas como efectivas en la maximización de los beneficios y la minimización de los riesgos del tratamiento con la TAO se ha identificado como muy relevante la orientación del paciente sobre el uso apropiado del medicamento(17). La Atención Farmacéutica (AF) ha sido definida como la participación activa del farmacéutico en la mejora de la calidad de vida del paciente, mediante la dispensación, indicación farmacéutica y seguimiento farmacoterapéutico. La intervención farmacéutica contribuye a disminuir significativamente los PRMs, ayuda a mejorar el cumplimiento, la efectividad, y en consecuencia el uso racional de los medicamentos(9).
La información sobre los medicamentos es uno de los aspectos más importantes vinculados a su utilización pues un conocimiento adecuado del fármaco hace posible un tratamiento farmacológico óptimo(18). En general, los conocimientos, actitudes y opiniones de la población sobre medicamentos se consideran mejorables y, por ello, son muchos los autores que defienden que es necesario implicar a los ciudadanos (corresponsabilidad) y mejorar sus conocimientos básicos para avanzar en el uso racional y seguro de los medicamentos(19). Mzoughi et al.(21), al estudiar el conocimiento de sus pacientes sobre su tratamiento con AVK observaron que era insuficiente para garantizar la seguridad y eficacia del tratamiento por lo que propusieron la creación de un programa de educación terapéutica para reducir el riesgo iatrogénico de este tratamiento.
García Delgado et al.(13) diseñó y validó un cuestionario con 11 ítems para medir desde la farmacia comunitaria el grado de conocimiento de los pacientes sobre los medicamentos y desde entonces han sido numerosos los estudios que recurren a los Cuestionarios de Recogida de Datos (CDR) para profundizar en el conocimiento del uso que hacen los pacientes de los medicamentos. Por otro lado, considerando que el cumplimiento o adherencia terapéutica es la medida de la conducta del paciente en relación con la toma de su medicación, su medición mediante tests de valoración indirecta resulta fundamental para prevenir el fracaso terapéutico(22).
Pocos estudios han evaluado la calidad del manejo de anticoagulantes orales por parte de los farmacéuticos comunitarios y se carece de un conjunto completo de indicadores de calidad disponible para este propósito(23). En 2019 se publicó una guía interprofesional(17) producto de cuatro rondas Delphi y que incluye 18 recomendaciones que proporcionan la base para la optimización de la atención de anticoagulación en diferentes países/sistemas de salud. Entre los dominios clasificados por esta guía como objetivos más importantes para mejorar la atención en torno a la anticoagulación oral destacan el 'Monitoreo de INR', la 'Transferencia de atención entre entornos de atención médica', la 'Adherencia a la medicación', la 'Comunicación y participación del paciente' y la 'Conciliación de la medicación y revisión de medicamentos”(17). Asimismo, son muchos los organismos y autores que defienden la necesidad de una integración completa de la red de farmacias comunitarias en el sistema asistencial(25).
Con estos antecedentes, el objetivo de este estudio es analizar el conocimiento y uso del acenocumarol entre nuestros pacientes al tiempo que detectar las necesidades, las expectativas y las barreras asistenciales del paciente anticoagulado que pueden ser cubiertas con una Atención Farmacéutica personalizada. Revelar las lagunas de conocimiento e identificar a los pacientes en riesgo en términos de conocimiento limitado sobre su terapia anticoagulante son objetivos secundarios.
Métodos
Estudio descriptivo transversal observacional multicéntrico desarrollado en seis farmacias comunitarias urbanas y semiurbanas de la isla de Tenerife (Canarias, España). La muestra está compuesta por 60 pacientes, usuarios de las oficinas de farmacias adscritas al estudio, que han solicitado la dispensación de acenocumarol.
Los pacientes han participado de forma voluntaria y anónima respondiendo a un cuestionario de recogida de datos. Un total de 23 preguntas han sido recogidas y el tiempo medio de entrevista por paciente ha sido de unos 10-15 minutos (Tabla 2). Material educativo en formato tríptico en papel con información sobre el acenocumarol fue diseñado para su entrega al usuario anticoagulado tras la entrevista clínica con objeto de reforzar la educación sanitaria oral impartida sobre el fármaco y su uso seguro y eficaz. Este material incidía en la importancia de la dieta y los medicamentos a tener en cuenta, así como información sobre el fármaco, el INR y consejos relacionados con puntos clave como actuación ante hemorragias y duplicidad de dosis e interacciones con medicamentos, entre otros.
Se excluyeron del estudio a las personas que no sabían leer ni escribir, los mentalmente disminuidos o enfermos. De igual manera, los sesgos de información y clasificación han sido minimizados al ser realizado el estudio en diferentes oficinas de farmacias y por profesionales diversos, pero con un mismo proceso normalizado de trabajo, quedando estandarizado su manejo y aplicación. Previa a la fase de desarrollo del estudio se realizó una prueba piloto en dos oficinas de farmacias, con una muestra pequeña y representativa de la población para verificar el nivel de aceptación del cuestionario por parte del entrevistado, el tiempo de realización, así como la correcta formulación de las preguntas.
Tabla 2. Items incluidos en el CDR y opciones de respuestas a elegir
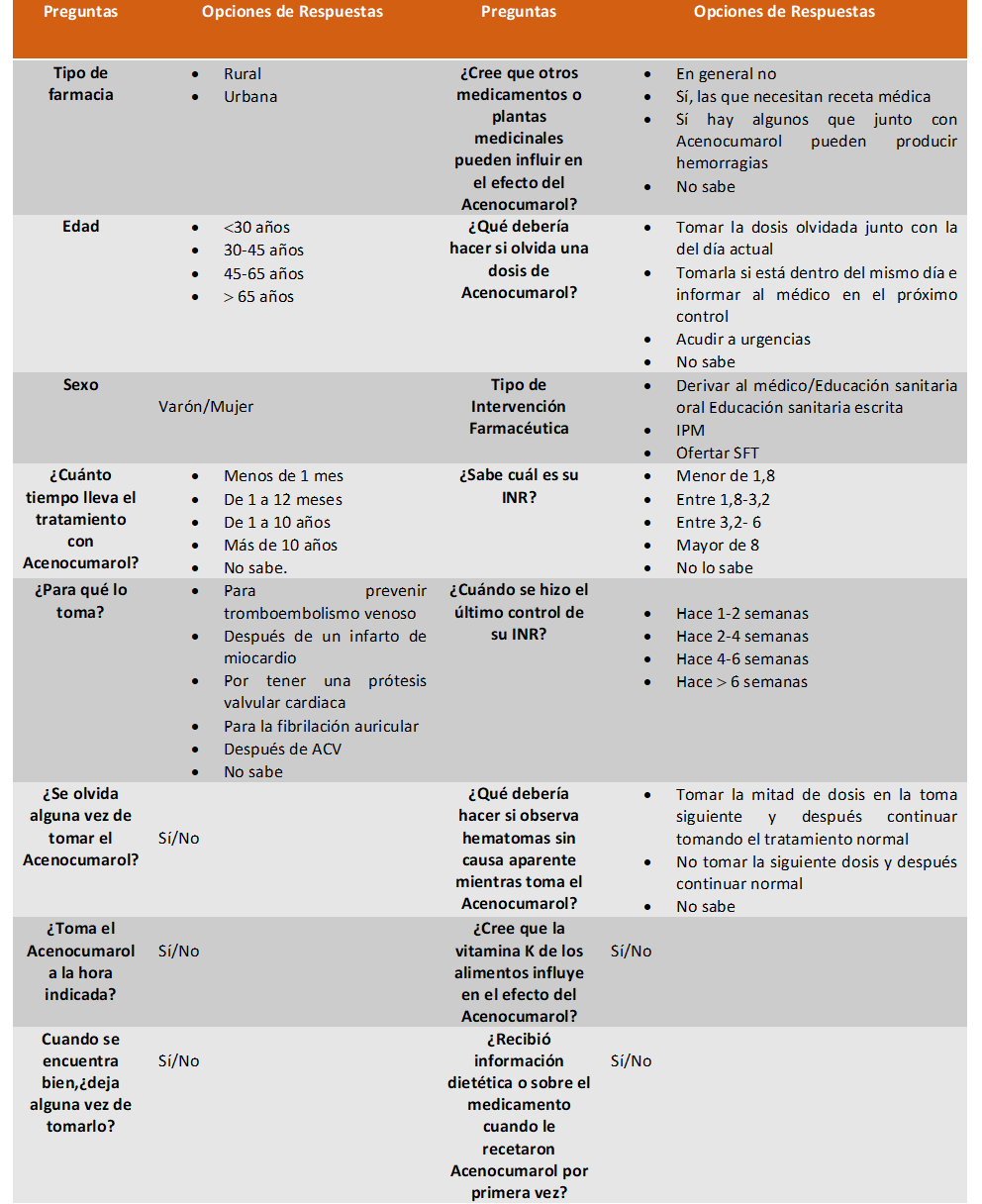
Resultados
Un 53% de los pacientes participantes en el estudio fueron varones frente a un 47% de mujeres. El 34% de los usuarios presentaba edad comprendida entre 45-65 años y el 59% era mayor de 65 años. Respecto a la duración del tratamiento con acenocumarol, el 20% de nuestros pacientes presenta una antigüedad de tratamiento entre 1-12 meses, 63% de los pacientes lleva en tratamiento con este fármaco entre 1-10 años, el 14% lo usa desde hace más de 10 años y sólo un 3% son nuevos pacientes al haber iniciado el tratamiento hace menos de un mes (Figura 1).
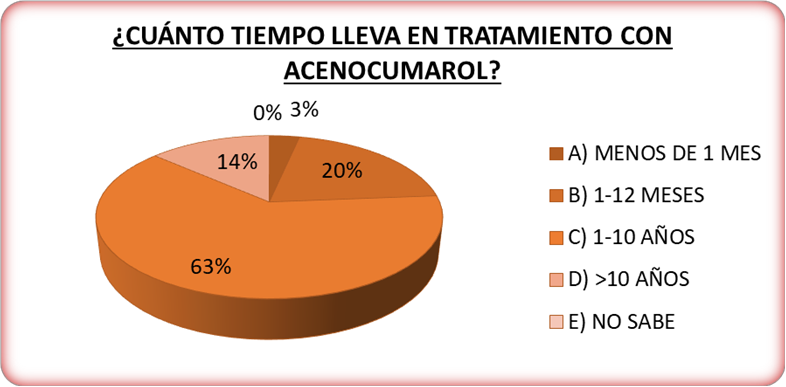
Figura 1. Tiempo transcurrido desde el inicio de la prescripción de acenocumarol.
Entre las indicaciones de uso del acenocumarol, destacan la prevención del tromboembolismo venoso (34%) y la necesidad de anticoagulación después de un infarto agudo de miocardio (18%); de ACV (15%) o de fibrilación auricular (11%) (Figura 2). El 42% de los pacientes tiene bien controlado su INR con un buen ajuste de dosis, un 38% no sabe cuál es su INR y un 20% está fuera del rango de su INR recomendado. Además, observamos que los controles del INR se realizan normalmente cada 2-4 semanas en el 35% de los pacientes, cada 4-6 semanas en el 26% de los pacientes y cada 1-2 semanas en el 22% de los pacientes.
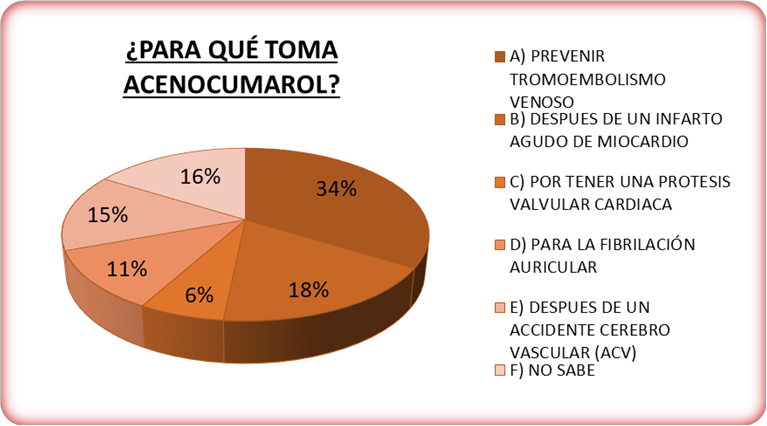
Figura 2. Patologías que justifican el uso de acenocumarol.
El 86% y el 80% de los pacientes encuestados declara no olvidar nunca su medicación y cumplir con la hora recomendada para la toma, respectivamente. Estos altos porcentajes podrían indicar una correcta adherencia terapéutica, pero al estimar el cumplimiento terapéutico usando el test de Morisky-Green incluido en el cuestionario de recogida de datos, obtenemos que sólo un 68% son pacientes terapéuticamente cumplidores.
Si bien un 86% de nuestros pacientes no olvida nunca de tomar su medicación, tal y como mencionamos anteriormente, existe un alto grado de desconocimiento (47%) ante qué hacer en caso de olvido de la toma. Sólo un 38% sabría actuar de forma correcta ante el olvido de una toma y la duplicidad de dosis ha sido identificada como un PRM real para el 12% de los pacientes (Figura 3). En caso de aparición de hematomas durante el tratamiento con acenocumarol, un 65% de nuestros pacientes anticoagulados optaría por no tomar la siguiente dosis, un 23% acudiría al médico para comentarle ese desajuste y un 12% reduciría a la mitad su siguiente toma (Figura 4).
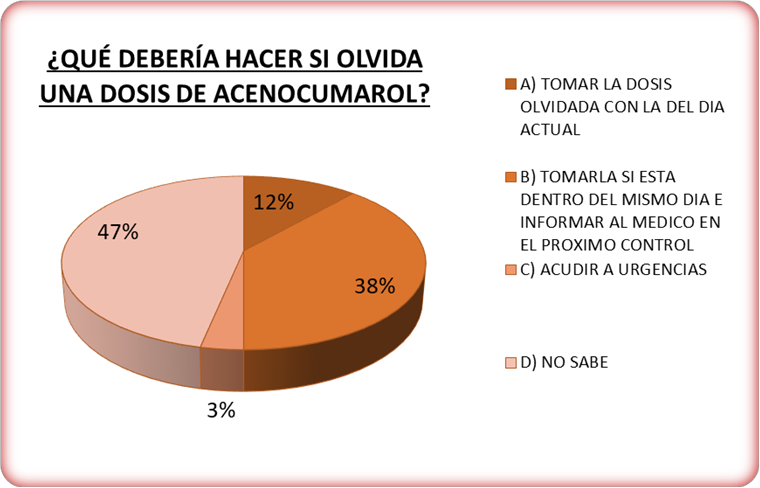
Figura 3. Actuación del paciente ante el olvido de una dosis de acenocumarol.
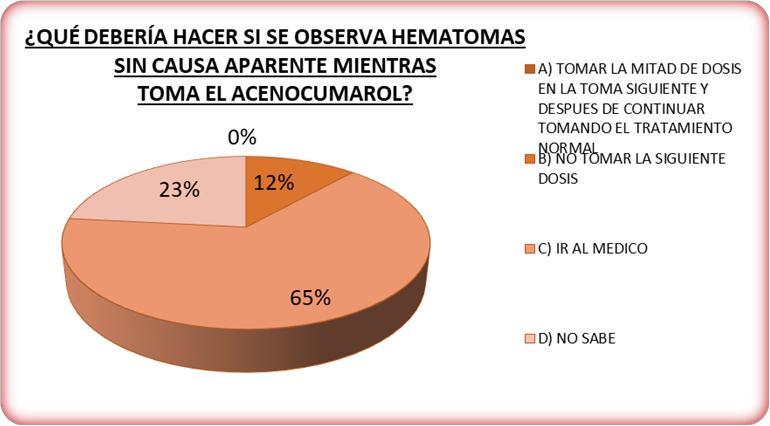
Figura 4. Actuación del paciente ante un hematoma durante el uso de acenocumarol.
El 87% de los encuestados usa otros tratamientos junto con el acenocumarol (antihipertensivos (24%), antihipercolesterolémicos (11%), ansiolíticos/sedantes (13%) y antiulcerosos (13%)) destacando el uso conjunto de acenocumarol y analgésicos/antiinflamatorios en el 11% de los pacientes, lo que se identifica como un riesgo potencial grave de PRM por interacción (Tabla 1). Sin embargo, lo llamativo respecto a las interacciones medicamentosas durante el tratamiento con acenocumarol es el alto grado de desconocimiento (35%) por parte del paciente de las posibles interacciones. Únicamente el 17% conoce la susceptibilidad del acenocumarol a interaccionar.
Tabla 1. Tratamientos farmacológicos concomitantes al Acenocumarol
|
Grupo farmacológico
|
Porcentaje de usuarios |
|
Antihipercolesterolémicos |
11% |
|
Antihipertensivos |
24% |
|
Antiulcerosos |
13% |
|
Analgésicos/Antiinflamatorios |
11% |
|
Antidiabéticos |
4% |
|
Ansiolíticos y sedantes |
13% |
|
Antiarrítmicos |
5% |
|
Antidepresivos |
2% |
|
Inhibidores bomba protones |
1% |
|
Antiagregantes plaquetarios |
2% |
|
Antirreumáticos/Osteoporósicos |
2% |
|
Antianémicos |
2% |
|
Plantas medicinales |
2% |
|
Otros |
8% |
El estudio pone de manifiesto que el 42% de los pacientes encuestados no ha leído el prospecto y el 19% mantiene el hábito tabáquico a pesar de los riesgos para la salud. No se han detectado consumos abusivos de alcohol (más de 3 copas/cañas al día), si bien el 77% reconoce consumir diariamente con una copa o caña como un alimento más de su dieta.
Nuestros pacientes han valorado de forma positiva (98%) la asistencia recibida durante la intervención del farmacéutico/a en la Oficina de Farmacia como complemento a las recibidas desde otras áreas sanitarias.
Discusión
La edad de nuestros pacientes es similar a la registrada en estudios previos(5). La duración media del tratamiento de la TAO es una variable habitual en las publicaciones observándose que los hombres inician el tratamiento a una edad más temprana (61,5 años) que las mujeres (66,7%)(5), cifras que coinciden con nuestro estudio. A mayor antigüedad de tratamiento se supone mayor conocimiento del fármaco si bien, incluso en pacientes con un largo historial de uso, se observan dudas y errores en el manejo de la TAO que son resueltas durante la dispensación.
La indicación primaria más frecuente para la TAO suele ser la fibrilación auricular (63,26% de los pacientes)(10), sin embargo, nuestro estudio pone de manifiesto que el 16% de los usuarios de acenocumarol desconoce la indicación para la que se le ha prescrito el tratamiento con acenocumarol. El bajo nivel de conocimiento sobre el fármaco ha sido correlacionado con el desconocimiento de la indicación de TAO(26). Un estudio sobre el conocimiento de la población en el uso racional de medicamentos indica que el 20% desconoce para qué toman los medicamentos, siendo mayor el porcentaje a medida que aumenta la edad del paciente(20). Ante esta situación, como el farmacéutico en el momento de la dispensación debe proceder administrando información personalizada sobre el medicamento (IPM) tanto oral como escrita (entrega del tríptico).
En relación al INR, un estudio realizado en el ámbito de Atención Primaria en el medio rural con 348 pacientes el 76,1% de los pacientes no presentaba incidencias y el 52% tenía en INR controlado en cada visita(30), cifras similares a las de nuestros pacientes.
El análisis del perfil sociosanitario del paciente anticoagulado en España(5) concluyó que, aunque se podía observar un alto grado de cumplimiento manifestado por el paciente (89,9% de los pacientes anticoagulados reconocía tomar siempre la medicación prescrita), existía un 9,3% que reconocía que no siempre se tomaba la medicación. Este último porcentaje era más elevado entre los hombres, un 10,2%, que, entre las mujeres, 8,1%. En otro estudio se mide el grado de control y cumplimiento terapéutico de la anticoagulación con acenocumarol en Atención Primaria por entrevista telefónica mediante el Test de Morisky-Green obteniendo un 82,2% de cumplidores y 17,8% no cumplidores(27). Estos autores, al igual que hacemos nosotros, con un 68% de pacientes adherentes frente a un 32% no adherentes, señalaron la necesidad de evaluar sistemáticamente el cumplimiento terapéutico en los pacientes anticoagulados. Adicionalmente, la no adherencia primaria (no surtir una primera prescripción) sigue siendo un aspecto importante aún no estudiado de la adherencia al tratamiento con anticoagulantes orales(28).
La hemorragia es el signo principal de la intoxicación con anticoagulantes orales. La disparidad de criterios que observamos en los encuestados sobre la actuación adecuada ante una hemorragia nos sugiere falta de conocimiento por lo que se procede interviniendo con educación sanitaria oral y escrita.
El 86,9% de los pacientes anticoagulados en España son pluripatológicos siendo la hipertensión la enfermedad más prevalente (60,1%) seguida de la diabetes (29,9%) y las enfermedades reumáticas (29,1%)(5). La pluripatología suele ir acompañada de polimedicación y mayor comorbilidad y susceptibilidad a presentar interacciones. Distintos investigadores(10) obtuvieron un 87,75% de pacientes usuarios de TAO que tomaban 4 o más medicamentos, resultados que son similares a los obtenidos en nuestro estudio.
La educación sanitaria del paciente por parte del personal sanitario es de especial importancia para prevenir interacciones(8). Por ello, se incluyó en el CDR la pregunta “¿recibió información dietética o sobre el medicamento cuándo le recetaron acenocumarol por primera vez?”. Sólo un 70% de nuestros pacientes afirmó haber recibido información sobre el fármaco por lo que se confirma la necesidad de intervención educativa en nuestra comunidad y se identifica al 30% de los pacientes como pacientes susceptibles de intervención farmacéutica. A nivel hospitalario se apuesta por que la validación de la orden médica por parte del farmacéutico es clave para detectar interacciones y evitarlas(8).
Tanto en el acto de dispensación, como durante el seguimiento farmacoterapéutico, proponemos mantener la transferencia de información personalizada sobre el medicamento y la verificación del conocimiento básico de uso del fármaco. Esto nos hace reflexionar sobre la relevancia de la formación continua de los profesionales sanitarios. Compartimos la opinión de otros investigadores(25) sobre lo esencial de invertir en la educación de los farmacéuticos para abordar sus lagunas de conocimiento y así promover que asistan con confianza a los pacientes que reciben anticoagulantes orales.
La educación nutricional y la prevención de hábitos no saludables, como el consumo de tabaco y alcohol, son muy relevantes en usuarios de acenocumarol. Por ello, una intervención educativa sobre tratamientos de deshabituación tabáquica es tan esencial como la prevención del PRM por interacción medicamento (acenocumarol)-alimento (bebida alcohólica) que genera una inhibición del metabolismo del acenocumarol y un aumento del riesgo de aparición de hemorragias. Es por ello que hemos instruido a nuestros pacientes para promover una ingesta diaria constante de verduras evitando aquellas con alto contenido en vitamina K (ej.: espinaca, coliflor, col) pues disminuyen el efecto anticoagulante de los dicumarínicos(25), evitar las comidas pesadas, los alimentos flatulentos, el zumo de grosella y restringir el consumo de bebidas alcohólicas.
Al igual que en otros estudios(29), nuestros pacientes han mejorado el conocimiento sobre el nombre e indicaciones del principio activo, la causa/patología que ha motivado la prescripción y dispensación del acenocumarol, la relevancia de la adherencia para la eficacia y los signos de inseguridad. Sin embargo, al igual que estos investigadores franceses, estimamos que las limitaciones organizativas o económicas pueden conducir a una disminución de la adherencia de los farmacéuticos a los servicios profesionales farmacéuticos.
Conclusiones
Un alto porcentaje de los pacientes en tratamiento con acenocumarol en nuestra comunidad presentan baja adherencia terapéutica. El incumplimiento es un problema de gran trascendencia para la práctica clínica y constituye una oportunidad para la personalización de la intervención farmacéutica desde la Oficina de Farmacia. El farmacéutico juega un papel muy importante en el grado de conocimiento que el paciente tiene sobre el fármaco y por ello la intervención educativa desde la Farmacia Asistencial permite reducir ese 35% de pacientes que desconoce las posibles interacciones del acenocumarol, el 47% de usuarios que desconocen cómo proceder en el caso de olvido de una toma, el 77% de pacientes que no saben cómo actuar ante la aparición de hematomas. Los resultados de nuestro estudio ofrecen una valiosa información para el desarrollo de estrategias educativas personalizadas al paciente en tratamiento con anticoagulantes orales.
Financiación
Los autores agradecen la colaboración de COFARES (Cooperativa Farmacéutica Española) en la financiación de los gastos de imprenta derivados de la edición de los cuestionarios de recogida de datos y trípticos informativos para los pacientes.
Conflicto de intereses
Sin conflicto de interés.
Referencias
1. Noya MS, López-Fernández MF, Batlle J. (2001). Gestión del tratamiento anticoagulante oral. Situación en nuestro país. Resultados de la encuesta nacional del tratamiento anticoagulante oral. Hematológica. 16: 255-61.
2. Altirriba J, Aparicio P. (2017). Oral anticoagulation in primary care. Rev Esp Sanid Penit. 19(1): 19-34.
3. Lindner L, Lara N, Tàssies D, Tejedor D; Jofre-Monseny L. (2009). Coste-efectividad de la identificación genética en pacientes en tratamiento con acenocumarol. Economía de la salud. Rev Esp Econ Salud 8 (2): 77-84.
4. AEMPS. 2016. Criterios y recomendaciones generales para el uso de los anticoagulantes orales directos (ACOD) en la prevención del ictus y la embolia sistémica en pacientes con fibrilación auricular no valvular. [citado 17 agosto 2020]. Disponible en https://www.aemps.gob.es/medicamentosUsoHumano/informesPublicos/docs/criterios-anticoagulantes-orales.pdf
5. FEASAN (Federación Española de Asociaciones de Anticoagulados). (2013). Análisis del perfil sociosanitario del paciente anticoagulado en España. Edición: abril 2013. [citado 21 septiembre 2020]. Disponible en: https://anticoagulados.info/observatorio/wp-content/uploads/2019/03/informe_junio20132_baja.pdf
6. Escuela Andaluza de Salud Pública. (2014). Boletín Terapéutico Andaluz. 20 (1).
7. Keeling D, Baglin T, Tait C, Watson H, Perry D, Baglin C, Kitchen S, Makris M. 2011. British Committee for Standards in Haematology. Guidelines on oral anticoagulation with warfarin - fourth edition. Br J Haematol. 154(3):311-24.
8. López de Luca B., Murgadella Sancho A., Padullés Zamora A., Serrano Arjona O., Roca Massa M. y March Pujol M. (2006). Acenocumarol. Estudio de sus interacciones en pacientes hospitalizados. OFFarm 25(5): 90-95.
9. Foro Atención Farmacéutica-Farmacia Comunitaria. (2016). Servicios Profesionales Asistenciales Farmacéuticos. 6º Comunicado. Madrid. [citado 19 agosto 2020]. Disponible en https://www.portalfarma.com/inicio/serviciosprofesionales/forofarmaciacomunitaria/comunicaciones/Documents/2016-6o-Comunicado-FORO-AF-FC-Servicios-Profesionales-Farmaceuticos-Asistenciales.pdf
10. Guerra García M, García Méndez L, Tato Fontaiña A, Gontán Álvarez B, Fornos Pérez JA. (2004). Calidad asistencial y evaluación de un programa de seguimiento farmacoterapéutico en anticoagulación oral por un equipo multidisciplinar de Atención Primaria de Salud. Pharm Care Esp 6: 59-63
11. Carrasco-Garrido P, Hernández-Barrera V, Esteban-Hernández J, et al. (2017). Adverse drug reactions to anticoagulants in Spain: analysis of the Spanish National Hospital Discharge Data (2010-2013). BMJ Open. 7(1): e013224.
12. García Tenés B, García Cebrián F. (2011). A propósito de acenocumarol y sus interacciones. Pharm Care Esp. 13(2): 91-93.
13. García Delgado P, Gastelurrutia Garralda MA, Baena Parejo MI, Fisac Lozano F, Martínez Martínez F. (2009). Validación de un cuestionario para medir el conocimiento de los pacientes sobre sus medicamentos. Atención Primaria 41 (12): 661-668
14. Instituto para el Uso Seguro de los Medicamentos (ISMP). (2017). Recomendaciones para la prevención de errores de medicación. 43 (Marzo). [citado 21 septiembre 2020]. Disponible en:http://www.ismpespana.org/ficheros/Bolet%C3%ADn%2043%20%28Marzo%202017%29.pdf.
15. World Health Organization (WHO). (1996). Recommended Methodology for using WHO International Reference Preparations for Thromboplastin. [citado 19 agosto 2020]. Disponible en https://www.who.int/bloodproducts/publications/W1051-1054_Guidelines.pdf?ua=1
16. Duran-Parrondo C, Vazquez-Lago JM, Campos-Lopez AM, Figueiras A. (2011). Impact of a pharmacotherapeutic programme on control and safety of long-term anticoagulation treatment: a controlled follow-up study in Spain. Drug Saf. 34(6): 489-500.
17. Damen NL, Van den Bemt BJF, Hersberger KE, et al. (2019). Creating an Interprofessional guideline to support patients receiving oral anticoagulation therapy: a Delphi exercise. Int J Clin Pharm. 41(4): 1012-1020.
18. Jiménez Villa J. (2009). El conocimiento de los pacientes sobre su medicación es importante para su uso correcto. Atención Primaria 41(12): 668-669.
19. Merino Alonso J, Callejón Callejón GA, Nuñez Díaz S, Ramos Linares S, Rubio Armendáriz C, Martín Conde JA, Díaz Ruiz P. (2015). Prevalence of negative clinical outcomes of medication in an emergency department, risk factors and preventability. European journal of clinical pharmacy: atención farmacéutica 17 (4): 6
20. Puig Soler R., Perramon Colet M., Zara Yahni C., Garcia Puig AM. (2015). Establecimiento de los conocimientos, actitudes y opiniones de la población sobre el uso racional de medicamentos Atención Primaria 47 (7): 446-455.
21. Mzoughi K, Zairi I, BenGhorbel F, et al. (2018). Evaluation of patients' knowledge on their vitamin K antagonist treatment. Tunis Med. 96(3): 182-186.
22. Limaylla M y Ramos N. (2016). Métodos indirectos de valoración del cumplimiento terapéutico. Ciencia e Investigación 19(2): 95-10.
23. Chartrand M, Guénette L, Brouillette D, et al. (2018). Development of Quality Indicators to Assess Oral Anticoagulant Management in Community Pharmacies for Patients with Atrial Fibrillation. J Manag Care Spec Pharm. 24(4): 357-365.
24. Papastergiou J, Kheir N, Ladova K, et al. (2017). Pharmacists' confidence when providing pharmaceutical care on anticoagulants, a multinational survey [published correction appears in Int J Clin Pharm. 2018 Jan 10;:]. Int J Clin Pharm. 39(6): 1282-1290.
25. Prácticas seguras para el uso de anticoagulantes orales. Madrid: Ministerio de Sanidad, Servicios Sociales e Igualdad; 2016. [citado 7 septiembre 2020]. Disponible en https://www.seguridaddelpaciente.es/resources/documentos/2016/ACO%20Informe.pdf
26. Viola R, Fekete H, Csoka I. (2017). Patients' knowledge on oral anticoagulant treatment in Hungary. Int J Clin Pharm. 39(6):1265-1272.
27. Precioso Costa FJ, Larré Muñoz MJ, Navarro Ros FM, Silvero YA, Garrido Sepúlveda L, Llisterri Caro JL. (2016). Grado de control y cumplimiento terapéutico de la anticoagulación con acenocumarol en Atención Primaria SEMERGEN - Medicina de Familia Volumen 42 (6): 363-369.
28. Rodriguez-Bernal CL, Peiró S, Hurtado I, García-Sempere A, Sanfélix-Gimeno G. 2018. Primary Nonadherence to Oral Anticoagulants in Patients with Atrial Fibrillation: Real-World Data from a Population-Based Cohort. J Manag Care Spec Pharm. 24(5):440-448.
29. Bidon D, Lecoeur A, Segui E, Seguette N, Le Mercier F, Bauler S. (2017). Suivi des patients traités par AVK : intérêt d’un relais pharmaceutique entre l’hôpital et la ville [Follow-up of patients treated by VKA: Interest of a pharmaceutical link between the hospital and the retail pharmacies]. Ann Pharm Fr. 75(1): 45-53.
30. Gómez González RM, Martín de Arrate ML, Dorta de León MA, Delgado Gómez F. Perfil del paciente anticoagulado y factores que pueden influir sobre el INR en Atención Primaria. NURE Inv [Internet]. Nov-Dic 2013 [citado 21 septiembre 2020]; 10(67): [aprox. 13 p.]. Disponible en: http://www.fuden.es/FICHEROS_ADMINISTRADOR/ORIGINAL/NURE67_original_anticoagulado.pdf.
