ARTÍCULO ESPECIAL
En la pandemia de COVID-19 no hay camas para todos, ¿a quién tratamos?
There are no beds for everybody In the COVID-19 pandemic. Who is attended first?
Jesús M Culebras1, Ignacio Jáuregui-Lobera2, Ángeles Franco-López3
1 De la Real Academia de Medicina de Valladolid y del IBIOMED, Universidad de León. Miembro de Número y deHonor de la Academia Española de Nutrición y Dietética Académico Asociado al Instituto de España. AcProfesorTitular de Cirugía. Director, Journal of Negative & No Positive Results. Director Emérito de NUTRICIONHOSPITALARIA, España
2 Instituto de Ciencias de la Conducta y Universidad Pablo de Olavide. Sevilla. España
3 Jefa de los Servicios de Radiología de los hospitales de Vinalopó y Torrevieja. AcProfesora de Universidad porANECA, Alicante, España
* Autor para correspondencia.
![]()
This work is licensed
under a Creative
Commons
Attribution-NonCommercial-ShareAlike 4.0 International License
La revista no cobra tasas por el envío de trabajos,
Resumen
España está sufriendo en el momento actual una pandemia sin precedentes desde hace más de un siglo. Los gobiernos de todos los países están realizando programas de distanciamiento social para intentar aplanar la curva de incidencia y poder tratar a todos los pacientes. Así y todo se anticipa una incidencia muy elevada de la infección por COVID-19 que obligará ante la falta de medios para todos, a seleccionar mediante triaje ético a los pacientes.
Palabras clave
COVID-19; Coronavirus; Pandemia; Triaje
Abstract
Spain is suffering at present a pandemic, something that has not happened since more than a century ago. All countries are implementing programs of social distancing in order to flatten the curve of incidence and narrow the gap between medical need and the available supply of treatments. However, it is anticipated that the incidence will be high and priorities will have to be established by means of triage within ethical limits.
Keywords
COVID-19; Coronavirus; Pandemic; Triage
A mi abuela, Andrea Notario y a los 300.000 compatriotas que, como ella, murieron de la mal llamada Gripe Española en 1918
En una catástrofe mundial, guerra, desastre natural, pandemia, etc el orden establecido se resiente de inmediato y al fallar las cadenas de distribución se producen los fenómenos de carestía, que puede afectar a todas las instancias. La población general es muy sensible a estas situaciones y cuando lo detecta se producen a veces fenómenos de histeria colectiva, justificados a veces, otras no, que pueden empeorar las cosas. Así, en la catástrofe que nos afecta en el año 2020, sin precedentes desde hace un siglo, hemos percibido el consumo masivo en supermercados, farmacias, etc., para hacer acopio de bienes imprescindibles que podrían faltar si la situación catastrófica persiste y el país se desestabiliza. El aumento de la demanda en tales circunstancias afecta a otras instancias. En concreto, el ingreso masivo de pacientes en los hospitales hace que se manifieste una insuficiencia de equipos humanos y materiales que agrava la situación.
La estrategia para el manejo de la pandemia de COVID-19 se ha centrado principalmente en la exclusión social: retener a la población en sus domicilios para que de este modo la difusión del virus se enlentezca. De esta manera, la curva de contagio se aplana, el número de candidatos a la asistencia sanitaria se frena y con los mismos recursos puede atenderse a una mayor población. Eso sí, a costa de prolongar el proceso de la pandemia (Figuras 1-4).
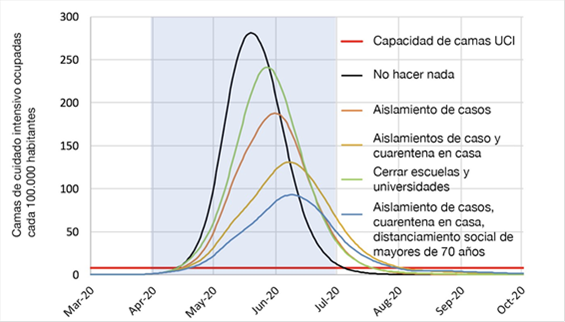
Figura 1. Picos en necesidad de camas de UCI en Gran Bretaña según diferentes medidas de distanciamiento social(1). La línea roja indica la disponibilidad de camas.
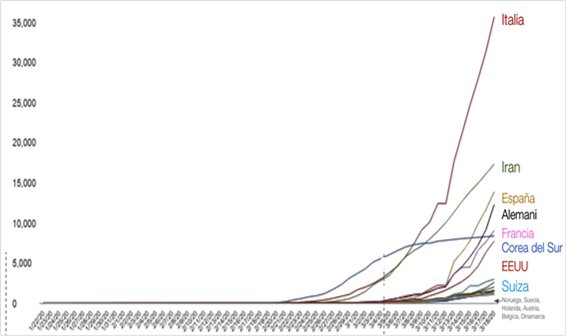
Figura 2. Casos de COVID-19 por país hasta el 18 de marzo 2020(1)
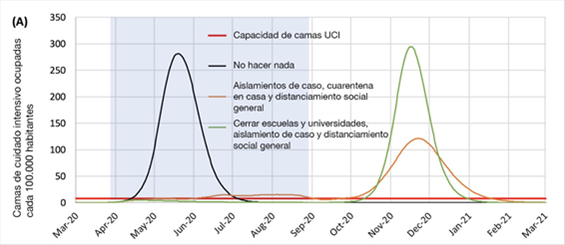
Figura 3. Efecto de la estrategia de supresión según el estudio de Imperial College(1). La línea roja indica la disponibilidad de camas.
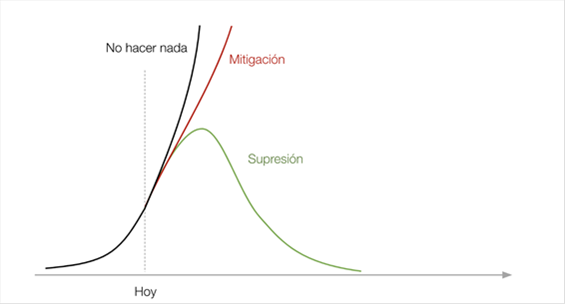
Figura 4. Efecto de supresión, mitigación y no hacer nada sobre la incidencia de COVID-19(5)
Así y todo, es preocupante la disponibilidad de medios para poder atender a toda la población que va enfermando, máxime teniendo en cuenta que los que enferman son hospitalizados y ocupan espacio sanitario para un largo periodo de tiempo , varias semanas, con lo cual se satura el sistema.
Hay que contemplar un posible escenario en el que haya más candidatos a la asistencia médica que las disponibilidades del momento con lo que es más que probable que llegue el momento en que haya que decidir a quién atender y a quien no. El problema ético que se va a planear será de grandes proporciones y habrá que estar preparado para ello.
En primer lugar hay que procurar evitar la circunstancia. Para ello el gobierno está intentando a toda costa optimizar los medios disponibles. Para ello se han pospuesto todos los ingresos médicos no urgentes para liberar espacio. En segundo lugar, se están habilitando nuevos hospitales en tiempo record, como el de IFEMA (Madrid) que en pocos días podrá albergar 5500 pacientes.
Una de las características de la infección por COVID-19 es la afectación respiratoria que es la causa de muerte en los casos que cursan con gravedad y a lo que debemos dedicar los esfuerzos. Para ello hay que disponer de todos los respiradores útiles y, si no son suficientes, adquirir más o fabricar con carácter de urgencia los que se pueda. Pero no es este el único obstáculo. Los respiradores necesitan a su lado personal sanitario especializado 24 horas al día para su control. Se están capacitando médicos y enfermeras de especialidades afines para que en un momento dado puedan hacerse cargo del control de estos aparatos. Cada persona capacitada puede controlar cuatro respiradores y hay que tener en cuenta que el día tiene tres turnos de ocho horas.
Ojala que los medios técnicos y humanos y el buen criterio del gobierno consigan que todos los pacientes puedan ser atendidos de forma adecuada. Pero en la circunstancia, más que probable, de que el número de enfermos aumente por encima de las posibilidades de atención del sistema habrá que enfrentarse a la dolorosísima tesitura de tener que elegir a quien atender con los medios adecuados y a quien dejar a su evolución natural.
¿Cómo han de constituirse estos comités de selección y que criterios han de utilizar para cumplir en lo más posible con los criterios éticos?
En primer lugar han de establecerse parámetros de gravedad, posible supervivencia y edad de los pacientes. En un segundo escalón si estos parámetros no permiten decidir hay que buscar otros más precisos o buscar el azar o el momento de acceso al sistema como factores que inclinen el fiel de la balanza.
En Italia los médicos han propuesto que la tecnología crucial, camas de cuidados intensivos, ventiladores, se destine a los pacientes con más posibilidades de sobrevivir y que más se beneficiaran de ello.
El equipo de respuesta al COVID-19 de Imperial College ha publicado el 15 de marzo de 2020 un informe sobre el impacto de las intervenciones no farmacéuticas para reducir la mortalidad de COVID-19 y las necesidades de asistencia médica(2). En él concluyen que han de combinarse diversas intervenciones no farmacéuticas para obtener un resultado valorable. Hay, según este equipo, dos estrategias fundamentales:1) La mitigación, que consiste en enlentecer sin llegar a detener la difusión del virus, reduciendo el pico de demanda de asistencia sanitaria al tiempo que se protege a los que tienen mayor riesgo de complicaciones graves con la infección; y 2) La supresión, con la que se pretende invertir el crecimiento epidémico, reduciendo los casos a niveles bajos y manteniendo la situación de forma indefinida. En el primer caso se puede reducir el pico de demanda en 2/3 y las muertes a la mitad, significando que aun el número de muertes es altísimo y siendo los sistemas sanitarios muy saturados.
Con la supresión, que requiere una combinación de distanciamiento social, de toda la población, aislamiento de los casos positivos, cuarentena de los familiares y posibles contactos y cierre de los colegios y las universidades, se consigue reducir la transmisión, pero tiene que mantenerse hasta que se disponga de una vacuna eficaz lo que puede tardar 18 meses o más, porque es predecible que la transmisión se reactivará en el momento que se relajen las pautas de la supresión. En China y en Corea del Sur se ha comprobado que la supresión es posible a corto plazo pero queda por saber si es factible a largo plazo.
En España el Gobierno ha optado por la supresión que se inició el 16 de marzo endureciendo las medidas obligando a cerrar todas las actividades no esenciales a partir del 30 de marzo
Sin tomar ninguna medida se calcula que en un periodo de tres meses el número de muertos en Gran Bretaña seria de 510.000 y en EEUU de 2,2 millones. En una epidemia incontrolada el pico de demanda se alcanzaría la segunda semana de abril con una demanda de camas de cuidados intensivos treinta veces superior a las que se dispone.
En la discusión del estudio, el comité afirma que “será difícil aventurar cuánto han de durar las medidas que se toman ahora, excepto decir que durarán varios meses”.
Con las medidas de supresión se calcula que se podrán reducir las muertes a la mitad y la demanda pico de servicios sanitarios en dos tercios.
Viene ahora la segunda parte: dentro de pocas semanas nos vamos a encontrar con un desfase entre los medios disponibles, absolutamente imprescindibles para la supervivencia y los pacientes tributarios de los mismos. (Figuras 1-4). El más problemático de todos será la ventilación mecánica(3). Por la experiencia de Italia se calcula que entre un 10 y un 25% de los pacientes hospitalizados requieren ventilación, en algunos casos durante varias semanas. Si el número de hospitalizados aumenta y se van acumulando pacientes en los hospitales llegara pronto el momento en que no haya respiradores ni personal especializado para todos. Cuando un paciente alcanza un deterioro respiratorio que necesita ventilación asistida, la administración tiene que ser inmediata, del mismo modo que si a un paciente intubado es dependiente de la ventilación si se retira el aparato fallece en pocos minutos.
En cada país se han establecido o se están estableciendo comités para elaborar las normas que rijan la selección de pacientes en caso de carestía de aparatos. En España son las sociedades científicas las que están trabajando en ello.
Truog et al. (2020) describen las pautas establecidas en New York que pasamos a describir(4,5).
El triaje lo hace un voluntario o un comité compuesto por personas sin responsabilidades clínicas con el paciente.
Se siguen tres pasos: aplicación de los criterios de exclusión, como shock irreversible; evaluación del riesgo de muerte utilizando el score de SOFA (Sequential Organ Failure Assessment) para determinar la prioridad en iniciar la ventilación; se repiten las valoraciones de manera periódica de tal modo que los pacientes cuya condición no mejora con el ventilador son extubados para dejar el lugar a otro paciente.
Antes de la intubación se discute con el paciente y su familia la conveniencia o no de intubación. Una vez intubado el paciente la orden de extubación es especialmente difícil. Hace 50 años en EEUU podía traer consecuencias penales si se hacía contra la voluntad del paciente. Actualmente el medico puede hacerlo si considera inútil prolongar la terapia. En las circunstancias actuales puede que ninguno de los supuestos anteriores se cumplan y a pesar de ello el comité establezca que debe extubarse por tener pocas posibilidades, en beneficio de otro paciente. Esta circunstancia es muy estresante para los médicos responsables. Por ello se considera conveniente que el equipo médico que realice la extubación, después de informar a la familia, sea distinto al que atiende regularmente al paciente. Es posible que alguien tilde a estos comités como “de la muerte” aunque es todo lo contrario: su objetivo es el bien común, en este caso poner a disposición un bien escaso en beneficio de alguien que según su criterio lo aprovechará mejor.
El bien hacer de estos comités establece seis recomendaciones a la hora de administrar los medios disponibles que han de tenerse siempre en cuenta:
Maximizar los resultados
Priorizar a los trabajadores de la salud
No aplicar el principio de que el primero que llega tiene preferencia.
Ser consciente en todo momento de la evidencia y reaccionar en consecuencia
Premiar la participación activa en la investigación del COVID-19
Aplicar los mismos principios a los pacientes afectos de COVID-19 y a los de otras patologías
A día 29 de marzo ya hay nueve comunidades autónomas españolas al límite de sus capacidades de UCI aunque contra reloj se están habilitando hospitales de campaña y pabellones con camas de UCI.
Cada día que pasa somos más conscientes de que este problema es de una magnitud superior a cualquier catástrofe o guerra habida en los últimos cien años. No sabemos lo que el futuro nos depara. Esperemos que la ansiada vacuna contra el virus COVID-19 se ponga a punto lo antes posible porque hoy por hoy es, junto con la poco probable mutación del virus o la espontanea inmunización casi universal de la población, la única salida a esta catástrofe que afecta a todos los humanos de la tierra.(6)
TABLA 1.- Valores éticos para guiar la distribución de materiales escasos durante la pandemia de COVID-19 (2)
|
Valores éticos y principios |
|
|
|
Buscar el máximo beneficio |
|
|
|
Salvar el mayor número de vidas |
Máxima prioridad |
|
|
Salvar el mayor número de años de vida, maximizar el pronostico |
Máxima prioridad |
|
|
Tratar a todos por igual |
|
|
|
Atender al primero que llega |
No debe aplicarse |
|
|
Selección al azar |
Solamente entre pacientes con pronóstico idéntico |
|
|
Promoción y premio por valores prestados a otros |
|
|
|
Retrospectivamente: prioridad a los que hayan hecho contribuciones relevantes |
Da prioridad a los investigadores y trabajadores sanitarios cuando otros factores sean idénticos |
|
|
Prospectivamente: prioridad a los que en el futuro se prevé que puedan hacer contribuciones relevantes |
Prioridad a los trabajadores de la Sanidad |
|
|
Prioridad a los más graves |
|
|
|
Los más graves primero |
Cuando se asocia con mayores beneficios |
|
|
Los más jóvenes primero |
Cuando se asocia con prevención de la diseminación del virus |
|
|
En ninguna circunstancia la riqueza del paciente debe inclinar la decisión en uno u otro sentido |
|
|
Referencias
1. Ferguson NM, Laydon D, Nedjati-Gilani G, et al. Impact of non-pharmaceutical interventions (NPIs) to reduce COVID-19 mortality and healthcare demand. London: Imperial College London, March 16, 2020 (https://www.imperial.ac.uk/media/ imperial-college/medicine/sph/ide/gida-fellowships/Imperial -College-COVID-19-NPI-modelling-16-03-2020.pdf).
2. Emanuel EJ, Persad J, Upshur R, Thome B et al. Fair Allocation of Scarce Medical Resources in the Time of COVID-19. N Eng J Med 2020 DOI: 10.1056/NEJMsb2005114
3. Truog RD, Mitchell C, Daley G. The Toughest Triage — Allocating Ventilators in a Pandemic. N Eng J Med 2020. DOI: 10.1056/NEJMp2005689
4. Ventilator allocation guidelines.Albany: New York State Task Force on Life and the Law, New York State Department of Health, November 2015 (https://www.health.ny.gov/regulations/task_force/reports_publications/docs/ventilator_guidelines.pdf).
5. Tomas Pueyo. Incidencia de COVID-19. Datos de John Hopkins
6. Franco-López A. Reflexiones desde la trinchera; la radiología antes y después del Covid-19. JONNPR. 2020;5(6):569-77. DOI: 10.19230/jonnpr.3659
