ORIGINAL
Insuficiencia cardiaca la epidemia en el medio rural: características y manejo en un centro de salud rural de Albacete
Heart failure the epidemic in the rural area: characteristics and management in a rural health center of Albacete
Javier Lucas Perez-Romero1, Ibrahim Sadek M.2, Fátima Madrona Marcos3, Fátima Peiró Monzón4, Raquel Octavio Sánchez5, M.ª Jose Villar Inarejos6, Miguel Angel Simón7, Pedro J. Tárraga López8
1 Médico familia EAP Casas Ibáñez. España
2 Médico Residente de Medicina Familia GAI Albacete. España
3 Médico Residente de Medicina Familia GAI Albacete. España
4 Médico Residente de Medicina Familia GAI Albacete. España
5 Médico Residente de Medicina Familia GAI Albacete. España
6 FEA de Urgencias Hospital Universitario Albacete. España
7 FEA Cardiología Hospital Universitario Albacete. España
8 Medico Familia EAP Zona 5 A Albacete. España
* Autor para correspondencia.
![]()
This work is licensed
under a Creative
Commons
Attribution-NonCommercial-ShareAlike 4.0 International License
La revista no cobra tasas por el envío de trabajos,
Resumen
Introducción y objetivo. El adecuado manejo en los pacientes con insuficiencia cardíaca crónica (ICC) reduce su morbimortalidad y por tanto el número de reingresos hospitalarios. Numerosos estudios informan sobre su manejo en el ámbito hospitalario, mientras que en atención primaria son escasos. El objetivo es evaluar el grado de adecuación a la guía clínica de la Sociedad Europea de Cardiología en la ICC en los pacientes de atención primaria.
Métodos. Diseño observacional descriptivo, de manejo, de utilización de medicamentos, tipo indicación-prescripción. Población y muestra: equipos de atención primaria de la zona básica de Casas Ibañez (Albacete). La población de estudio está formada por los pacientes con un diagnóstico de insuficiencia cardíaca crónica en grado II-IV de la New York Heart Association (NYHA), de un registro de 224 con insuficiencia cardíaca crónica, pertenecientes a 10 médicos de atención primaria. Se seleccionaron todos los pacientes diagnosticados de Insuficiencia Cardiaca Crónica 223 enfermos con afijación al estratos rural. Mediciones principales: se evalúa la adherencia a los fármacos recomendados en la guía clínica mediante 2 indicadores, uno global y otro para fármacos con mayor grado de evidencia (A1: inhibidores de la enzima conversora de angiotensina/antagonistas de los receptores de angiotensina II [IECA/ARA-II], β-bloqueantes [BB] y espironolactona).
Resultados. Se estudian 223 enfermos, con una edad promedio de 78,4 años, de los cuales son mujeres el 53,1%. La hipertensión arterial (HTA) y la isquemia cardíaca causan el 64,7%. La comorbilidad promedio, excluyendo la ICC, fue de 2,9. El 40,4% están en grado III-IV de la NYHA. El Índice de Adherencia Global (diuréticos, IECA/ARA-II, β-bloqueantes, espironolactona, digoxina y anticoagulantes orales) y el de Adherencia a la Evidencia A1 (IECA/ARA-II, BB y espironolactona) fueron del 55,2 y del 44,6%, respectivamente. El 39,5% tiene una baja adherencia, solo el 12,9% de los pacientes exhiben una perfecta adherencia a los medicamentos con el mejor grado de evidencia, mientras que tener menos de 70 años, los antecedentes de isquemia, HTA e ingreso hospitalario son variables asociadas a mejor adherencia.
Conclusión. Existe una infrautilización de medicamentos recomendados por la guía clínica para la insuficiencia cardíaca, sobre todo de aquellos con mejores evidencias para reducir la morbimortalidad.
Palabras clave
Insuficiencia cardiaca; Diagnostico; Tratamiento; Reingresos; Morbimortalidad
Abstract
Introduction and objective. Proper management in chronic heart failure (CHF) patients reduces their morbidity as well as the mortality and therefore the number of hospital readmissions. Numerous studies report about their management in the hospital setting, while in primary care they are scarce. The objective is to evaluate the application of European Society of Cardiology clinical guidelines in the chronic heart failure patients in primary care setting.
Methods. Observational descriptive design focusing on management, use of medications and indication-prescription. Population and sample: Primary care teams in the area of Casas Ibañez (Albacete). The study population consists of patients with chronic heart failure diagnosis classes from II to V according to the New York Heart Association (NYHA). Data were collected from a registry of 224 patients with chronic heart failure belonging to 10 primary care physicians. All patients diagnosed with Chronic Heart Failure (223 patients) belonging to the rural strata were selected. Main measurements: adherence to the drugs recommended in the clinical guideline is evaluated using 2 indicators, one global and the other for drugs with a higher degree of evidence (A1: angiotensin converting enzyme inhibitors / angiotensin II receptor blockers [ACE Inhibitors/ ARBs], β-blockers [BB] and spironolactone).
Results. 223 patients are studied, with an average age of 78.4 years, of which 53.1% are women. Arterial hypertension (AHT) and cardiac ischemia cause 64.7%. The average comorbidity, excluding CHF, was 2.9. 40.4% were class III-IV of the NYHA. The Global Adherence Index (diuretics, ACE Inhibitors / ARBs, β-blockers, spironolactone, digoxin and oral anticoagulants) and the Adherence to Evidence A1 (ACE Inhibitors / ARBs, β-blockers and spironolactone) were 55.2 and of 44.6% respectively. Only 12.9% of patients showed perfect adherence to medications with the higher degree of evidence while 39.5% had low adherence. Having less than 70 years, the history of ischemic heart diseases, AHT and hospital admissions are variables associated with better adhesion.
Conclusion. There is an underutilization of medications recommended by the clinical guideline for congestive heart failure management, especially those with better evidence to reduce morbidity and mortality.
Keywords
Heart failure; Diagnosis; Treatment; Readmissions; Morbidity; Mortality
Introducción
La insuficiencia cardiaca (IC) es un problema de salud pública de primer orden(1-2). En los países desarrollados, aproximadamente un 2% de la población adulta padece IC, una prevalencia que aumenta exponencialmente con la edad, pues es inferior al 1% antes de los 50 años y posteriormente se duplica con cada década hasta superar el 8% entre los mayores de 75 años(3). El elevado número de casos de IC en España está determinado fundamentalmente por el envejecimiento progresivo de su población, representa el estadio final de la mayoría de las cardiopatías, lo cual, unido al envejecimiento de la población y a los avances en los tratamientos de cardiopatía isquémica e hipertensiva, hace que su prevalencia aumente cada año, por lo que ha llegado ser uno de los más importantes problemas de salud en los países occidentales(1-4).
En España afecta al 10% en los individuos que superan 70 años(2), representa la tercera causa de muerte(3) y es la primera causa de ingreso hospitalario en mayores de 65 años, estimándose que la tasa de reingresos puede superar el 50% a los tres meses del alta(4-8); asimismo, es la enfermedad a la que se destina la mayor proporción de recursos(2,7,8).
Algunos datos indican un cambio en el perfil de los pacientes con IC en nuestro país, que tendrían una mayor edad y relevancia de la cardiopatía isquémica, y un incremento en la prevalencia de IC con función sistólica preservada. La práctica totalidad de los estudios incluyen a pacientes hospitalizados o seguidos por especialistas en centros hospitalarios; los estudios comunitarios son escasos y en muchos casos incluso podría dudarse del correcto diagnóstico de la IC(9-10).
El presente estudio se diseñó con el objetivo de conocer las características epidemiológicas, clínicas y terapéuticas de los pacientes con diagnóstico de IC atendidos en los consultorios de atención primaria del Centro de Salud de Casas Ibañez (Albacete) asi como evaluar la utilización de los fármacos recomendados por la guía clínica de la Sociedad Europea de Cardiología por los médicos de atención primaria.
Material y métodos
Protocolo del estudio
Participaron todos los médicos de atención primaria de la zona básica, distribuidos en 10 consultas, en función de la población y como muestra representativa de la zona rural de Albacete, ya que Casas Ibañez con una población de unos 15.000 habitantes y bastante envejecida, distribuida en núcleos poblacionales pequeños, cumple las características de la población rural.
Se debían registrar a todos los pacientes de la zona que cumplieran el criterio de inclusión: haber estado hospitalizado (ingresado o en el servicio de urgencias durante un período mínimo de 24 horas) o tener diagnóstico de IC en el programa TURRIANO (programa de consulta en Atención Primaria de Castilla la Mancha). Se incluyen a pacientes ambulatorios con diagnóstico de IC.
Los datos fueron recogidos de la historia clínica y en la propia consulta del médico, mediante entrevista al paciente en un cuestionario diseñado ad hoc para el estudio. Las variables medidas fueron sociodemográficas (edad, sexo), etiología de la ICC, comorbilidad (cualquier otra enfermedad crónica cuyo diagnóstico esté documentado en la historia clínica), factores de riesgo cardiovasculares, medicamentos del área cardiovascular y consumo de recursos sanitarios (ingresos y urgencias hospitalarios). Se utilizó la escala de la NYHA para determinar la severidad de la enfermedad. Se realizó un electrocardiograma a los enfermos seleccionados exceptuando los inmovilizados.
Variables analizadas
Se registraron las características demográfico-antropométricas y clínicas, los datos analíticos, las exploraciones diagnósticas complementarias, las pautas terapéuticas y las hospitalizaciones durante 12 meses previos a la inclusión. Se realizaron una exploración física y controles electrocardiográficos y bioquímicos en la visita de inclusión.
Se consideró que eran hipertensos los pacientes con historia clínica de este diagnóstico, y se definió como hipertensión arterial (HTA) controlada la inferior a 130/80 mmHg(9). Como datos ecocardiográficos y coronariográficos se recogieron los más recientes de la historia clínica. En cuanto al tratamiento, se registró el pautado en la visita de inclusión.
Para determinar la etiología se consideraron los siguientes criterios: isquémica, cuando el paciente estaba diagnosticado de cardiopatía isquémica; valvular, cuando, sin cardiopatía isquémica, había una valvulopatía previa de grado, al menos, moderado; hipertensiva, en pacientes hipertensos y sin datos de otra cardiopatía significativa.
Los grupos farmacológicos estudiados fueron los diuréticos, los inhibidores de la enzima conversora de angiotensina/antagonistas de los receptores de angiotensina II (IECA/ARA-II), los β-bloqueantes (BB), la espironolactona (que no fue clasificada como diurético), digoxina y anticoagulantes orales. La adherencia de cada paciente a las recomendaciones de las guías de tratamiento se definió según el perfil clínico de cada paciente siguiendo la GC-ESC. Se construye un Índice de Adherencia Global (IAG) para los 6 medicamentos estudiados, definido como el porcentaje de pacientes que toman estos medicamentos según sus características clínicas. Como quiera que los IECA y/o ARA-II, los BB y la espironolactona son calificados como de evidencia A con un grado de recomendación 1 (basados en ensayos clínicos aleatorios, con acuerdo general de que son útiles y beneficiosos)
Análisis estadístico
En este estudio descriptivo y transversal, correspondiente a la primera fase del estudio ALBICAP, los resultados de variables cualitativas se expresan en frecuencias absolutas y porcentajes, y los resultados de las variables cuantitativas están expresados en forma de media ± desviación estándar. El tratamiento estadístico de los datos se realizó con el programa SPSS para Windows, en versión 21.5. Se hizo un análisis estadístico descriptivo basado en tablas de frecuencia de variables categóricas, utilizando la prueba de la χ² de Pearson para contrastar la significación de asociación entre variables cualitativas. Para comparar las medias entre grupos se utilizó la prueba de la t de Student para muestras independientes. Se consideraron estadísticamente significativas las diferencias con valores de p < 0,05.
Resultados
Características clínicas de la población. Influencia del sexo y del patrón de disfunción ventricular
Se incluyó a 223 pacientes, el 45,3%, varones. La edad media fue 83,37 ± 11 años y fue significativamente mayor en mujeres; el 71% tenía más de 80 años (Figura 1). El índice medio de masa corporal, también mayor en mujeres, fue de 26,82 ± 4,5, y en el 40,87% de los pacientes era indicativo de obesidad. La mayoría viven acompañados de su familia (74,6%) y sólo un 5,1% tiene estudios técnicos o superiores.
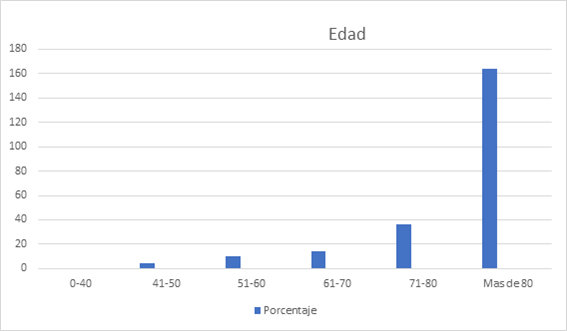 Figura
1. Pacientes incluidos en el estudio. Distribución por grupos
de edad.
Figura
1. Pacientes incluidos en el estudio. Distribución por grupos
de edad.
Más de la mitad de los pacientes (56,4%) presentaba una evolución de su IC superior a 3 años y el 23,3% fue diagnosticado en el último año previo a la inclusión. El cardiólogo sigue al 48,8% de estos pacientes, el 21% es visitado por internistas u otros especialistas y el 30,1% restante es controlado por el médico de atención primaria. El 70,2% visitan a su médico de cabecera con una periodicidad no superior al mes.
En la Figura 2 se muestran los factores de riesgo cardiovascular. El número medio de factores de riesgo por paciente fue de 1,70, significativamente mayor en varones (1,81) que en mujeres (1,60), y 122 pacientes (10%) no presentaban ningún factor de riesgo.
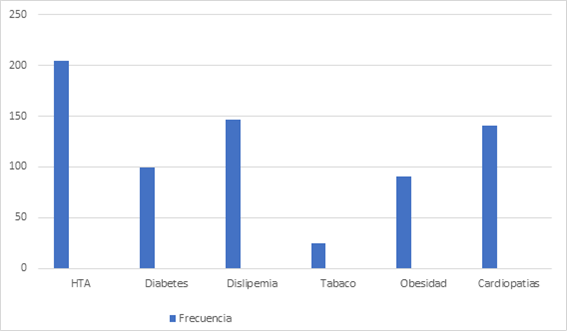 Figura
2. Factores de riesgo cardiovascular de los pacientes incluidos
en el estudio.
Figura
2. Factores de riesgo cardiovascular de los pacientes incluidos
en el estudio.
Los antecedentes cardiovasculares y las enfermedades asociadas de la población estudiada, así como su distribución por sexos, se muestra en la figura 2. El 57% de los pacientes estuvo ingresado al menos una vez por cualquier causa en el año previo a la inclusión, y el 21% tuvo más de un ingreso, con un máximo de 8 y una media de 0,91; en dicho período, el 45% de los pacientes tuvo algún ingreso por causa cardiovascular y el 32% por IC.
En la Tabla 1 se muestran las patologías cardiacas, distribuidos por sexos, en el momento de la inclusión. Solo presenta diferencia significativa con p>0,000 la cardiopatía Isquémica.
Tabla 1.
|
Patologia Cardiaca |
Hombre |
Mujer |
|
Cardiopatía |
74 |
66 |
|
Cardiopatía Isquémica |
52 |
29 |
|
Arritmia |
48 |
51 |
|
Valvulopatía |
42 |
53 |
|
Tipo Insuficiencia Cardiaca Tipo I Tipo II Tipo III Tipo IV |
23,9 45,3 20,42 3,45 |
18,8 41,8 31,2 5,23 |
El número de patologías crónicas concomitantes, se muestran en la Tabla 2.
Tabla 2. Relación de Numero de enfermedades crónicas por sexos
|
|
Numero de enfermedades crónicas |
Total |
||||||||
|
0 |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
|||
|
Sexo |
1 |
17 |
30 |
19 |
13 |
16 |
4 |
1 |
1 |
101 |
|
2 |
17 |
27 |
27 |
27 |
16 |
5 |
1 |
0 |
120 |
|
|
Total |
34 |
57 |
46 |
40 |
32 |
9 |
2 |
1 |
221 |
|
En la Tabla 3 podemos ver un aceptable control de los factores de riesgo cardiovascular siendo el LDLc y la hemoglobina glicosilada los que peor control tienen.
Tabla 3. Grado de Control principales Variables.
|
Variable |
|
|
TAS |
132,22+/-29,86 |
|
TAD |
71,85+/-15,06 |
|
Glucemia |
124,58+/-40,81 |
|
Hemoglobina glicosilada |
6,58+/-1,7 |
|
Colesterol Total |
186,47+/-32,21 |
|
LDLc |
106,41+/-27,25 |
|
HDLc |
51,36+/-12 |
|
Sodio |
99,35+/-16 |
|
Potasio |
4,59+/-0,87 |
En la Tabla 4 podemos observar la adecuación de pruebas diagnóstico de seguimiento que se le han hecho a los pacientes.
Tabla 4. Pruebas complementarias realizadas en los pacientes del estudio
|
Prueba |
Total |
Hombres |
Mujeres |
|
Analítica |
174 |
84 |
90 |
|
ECG |
119 |
57 |
62 |
|
Ecocardiografía |
78 |
38 |
40 |
|
Coronariografía |
65 |
34 |
31 |
Los tratamientos en el momento de la inclusión se muestran en la Tabla 5. La media de fármacos prescritos por cada paciente fue de 6,3 y la mediana, de 4; la media fue significativamente mayor en los varones (5,1) que en las mujeres (4,2), las cuales tomaban más diuréticos y antiinflamatorios no esteroideos, pero menos IECA, estatinas y bloqueadores alfa, que los varones; es mayor el porcentaje de varones que toman triple terapia con IECA y/o antagonistas de los receptores de la angiotensina II (ARA-II), bloqueadores beta y espironolactona.
Tabla 5. Realización de tratamiento farmacológico
|
Tratamiento |
total |
Hombre |
Mujer |
|
Diuréticos |
153 |
66 |
87 |
|
IECA |
70 |
34 |
40 |
|
ARA II |
68 |
30 |
38 |
|
Ivabradina |
20 |
9 |
11 |
|
Betabloqueante |
70 |
43 |
27 |
|
Digoxina |
36 |
19 |
17 |
|
calcioantagonista |
82 |
42 |
40 |
|
Dieta |
182 |
86 |
96 |
|
Actividad Fisica |
142 |
66 |
76 |
La prescripción de fármacos en función de la edad. La prescripción media varió según la clase funcional de la New York Heart Association, entre 4,1 en pacientes clase I y 4,4 en clase IV. Fue significativamente mayor en aquellos en los que se realizó ecocardiograma (4,4 frente a 3,9) y, de éstos, fue mayor en los que tenían la función sistólica deprimida (4,7) que en los que la tenían conservada (4,3).
La Tabla 6 pone de manifiesto una aceptable adherencia a la GC-ESC para los diuréticos (68,60%), los IECA/ARA-II (72,6%) y para anticoagulantes (78,1%) y para la digoxina (54,5%;); los BB con 50,54% y la espironolactona con un 23,9 (IC 95%: 17,5-30,3) presenta adherencias más bajas a las pautas marcadas por la GC-ESC en el tratamiento de la ICC. El tratamiento de doble bloque (IECA/ARA-II y BB) lo toman 34 pacientes (29,6%).
Tabla 6. Grado de Adherencia fármacos a GC-ESC.
|
Fármaco |
Enfermos que toman el fármaco (% sobre el total) |
Enfermos que necesitan el fármaco según la guía clínica europea (% sobre el total); |
Enfermos que necesitan el fármaco y lo toman según la guía clínica europea (% sobre los que lo necesitan); |
|
Diurético |
153 (68,60); |
165 (73,5); |
186 (92,75); |
|
IECA/ARA-II |
138(72,6); |
223 (100) |
138 (61,78); |
|
β-bloqueante |
70 (31.82) |
89 (40,3) |
82 (50,65) |
|
Espironolactona |
37 (17,3),) |
89 (40,3); |
57 (23,9); |
|
Anticoagulante |
116 (55,3), |
112 (51,1); |
182 (78,1); |
|
Digoxina |
36 (16,14) |
45 (19,7); |
41 (54,5); |
En la Tabla 7 podemos observar un alto nº de ingresos en el ultimo año, 108 siendo las principales causas las derivadas de las descompensaciones cardiacas y las sobreinfecciones respiratorias.
Tabla 7. Ingresos último año
|
|
|
0 |
1 |
2 |
3 |
|
|
|
Sexo |
Hombre |
|
46 |
32 |
13 |
9 |
101 |
|
Mujer |
|
68 |
38 |
6 |
10 |
122 |
|
|
Total |
|
114 |
70 |
19 |
19 |
223 |
|
En la Tabla 8 se aprecia una tasa de reingresos de los dos años anteriores 95. Siendo las principales causas las mismas que en la tabla anterior.
Tabla 8. Ingresos últimos años
|
|
0 |
1 |
2 |
3 |
4 |
5 |
|
|
|
Sexo |
Hombre |
56 |
11 |
21 |
10 |
2 |
1 |
101 |
|
Mujer |
72 |
15 |
20 |
13 |
2 |
0 |
122 |
|
|
Total |
128 |
26 |
41 |
23 |
4 |
1 |
223 |
|
En la Tabla 9 se aprecia una mortalidad de 21 casos siendo las dos principales causas descompensación por EPOC o cardiaca.
Tabla 9. Mortalidad
|
|
0 |
1 |
|
|
|
Sexo |
Hombre |
1 |
7 |
8 |
|
Mujer |
10 |
14 |
24 |
|
|
Total |
11 |
21 |
32 |
|
Discusión
El perfil de los pacientes con IC en Casas Ibañez se caracteriza por una edad muy avanzada y predominio de mujeres, y menos del 50% de ellos tiene una evolución de su enfermedad superior a 3 años. Se trata de una enfermedad con un elevado consumo de recursos sanitarios; el cardiólogo es de forma habitual el especialista de referencia y menos de la mitad de los pacientes precisó un ingreso hospitalario en el último año, que de forma habitual estaba relacionado directamente con la IC.
La prevalencia de IC con FEVI normal es significativamente mayor que la de IC con deterioro de la función sistólica y se asocia con una edad más avanzada y mayor prevalencia de HTA, fibrilación auricular y obesidad.
Aunque el empleo de recursos diagnósticos fue significativamente mayor en los varones, no se observaron diferencias significativas en el empleo de fármacos de reconocido beneficio pronóstico.
Este estudio además de contribuir a un mejor conocimiento de la enfermedad, sin duda desconocida hasta ahora en el medio rural, permite valorar estrategias dirigidas a lograr una prevención y tratamiento más eficientes, en las que la coordinación entre medicina de atención primaria y especializada debe constituir su pilar fundamental. Este tipo de intervenciones ha demostrado mejorar la calidad de vida de los pacientes, al reducir la necesidad de hospitalizaciones y mejorar tanto la utilización de fármacos de reconocido beneficio pronóstico como el cumplimiento terapéutico(11-15).
Los objetivos de conocer las características de la IC en Casa Ibañez y promover iniciativas de formación de los profesionales sanitarios implicados para mejorar el diagnóstico, el tratamiento y el seguimiento de los pacientes, facilitando la coordinación entre ámbitos asistenciales. Además, entendemos que este tipo de iniciativas permite la creación de registros estables de IC que posibilitan el conocimiento, la mejora de la calidad asistencial, la investigación y la formación continuada.
Características clínico-epidemiológicas
Los resultados del estudio indican que la IC en Casas Ibañez afecta a una población de edad muy avanzada, con predominio de mujeres, elevada prevalencia de HTA, diabetes mellitus y dislipemias, además de otras enfermedades crónicas. Estos datos muestran algunas diferencias de relevancia y amplían la información de los estudios previos realizados en España, que suelen incluir series de pacientes hospitalarios (hospitalizados o consultas hospitalarias de IC)(16-20), son grupos de pacientes de menor edad, con predominio de varones y mayor prevalencia de cardiopatía isquémica. Así, en el estudio BADAPIC, en el que se incluyó a 3.909 pacientes con IC atendidos en 62 consultas de IC distribuidas por toda España, la edad media era de 66 años, con un 67% de varones y con cardiopatía isquémica como determinante etiológico en el 41%(18).
El Estudio Europeo del Tratamiento Ambulatorio de la IC, realizado por cardiólogos, muestra unos resultados similares, incluye a 1.252 pacientes ambulatorios diagnosticados en 3 países europeos (España, Francia y Alemania), con unas características clínicas muy similares a los del estudio BADAPIC, con la salvedad de presentar una prevalencia de HTA similar a la observada por nosotros y superior al 60% en los 3 países(19). Este dato podría deberse a una mayor selección de los pacientes en el estudio BADAPIC y a la mayor supervivencia de los pacientes con IC e HTA, en relación con el grupo con cardiopatía isquémica, que podría condicionar el perfil del paciente ambulatorio con dicha enfermedad.
El Estudio INCARGAL incluyó algo menos de mil pacientes hospitalizados por IC en servicios de cardiología y medicina interna de 12 hospitales gallegos; aunque la edad media es superior a la descrita en los estudios comentados anteriormente y semejante a la del estudio GALICAP, el resto de las características clínicas es muy similar a las descritas en los estudios y registros hospitalarios(20).
Son escasos los estudios comunitarios de IC en España y muestran algunas limitaciones metodológicas, así como en las características de la recogida de datos, ya que, además de no indicar los requisitos necesarios para establecer el diagnóstico, en los elementos clínicos analizados no suele incluirse la presencia de enfermedades asociadas, la valoración de la función renal, la presencia de anemia, etc. El estudio CARDIOTENS, realizado en 1999 por cardiólogos y médicos de atención primaria de España, incluyó a 1.420 pacientes diagnosticados de IC, con una edad media de 71 años, predominio de mujeres y elevada prevalencia de HTA(21), características parecidas a las observadas en estudios similares realizados en Portugal (Estudio EPICA)(22) y en 15 países miembros de la Sociedad Europea de Cardiología (Estudio IMPROVEMENT)(23).
Uno de los datos que consideramos de mayor relevancia en nuestro estudio es la elevada prevalencia de IC con FEVI normal: en el 70,23% de los pacientes en los que se dispuso de un estudio ecocardiográfico la FEVI era > 50%. Es la primera vez que en un estudio español de IC se observa que la IC con función sistólica normal es más frecuente que la que tiene una función sistólica deprimida, y está indicando probablemente un cambio en el perfil de estos pacientes. En muchos estudios previos no se describía de forma sistemática el estado de la función sistólica ventricular izquierda y, en los que se realiza, siempre predomina la IC con FEVI reducida(16-19). Como hemos mencionado, en el estudio BADAPIC el 68% de los pacientes mostraba una FEVI < 45%, observándose resultados similares en las series hospitalarias, en las que predominan los casos de IC con función sistólica deprimida(18).
Como indica nuestro estudio, la IC con función sistólica normal es un problema de salud pública creciente, su perfil clínico se caracteriza por una edad más avanzada que la IC por deterioro de la función sistólica, predominio del sexo femenino, elevada prevalencia de HTA y enfermedades asociadas. Se trata de un proceso patológico con una elevada mortalidad, similar a la de la IC sistólica(24-27) que, a diferencia de ésta, no se ha reducido en la última década(28-29) asimismo, presenta una importante morbilidad y por el momento no disponemos de una estrategia terapéutica definida(30,31). Estos hechos obligan a concentrar parte de la investigación en este campo para, además de un mejor conocimiento de la enfermedad, desarrollar estrategias preventivas y terapéuticas eficaces, aunque probablemente sea el paradigma de enfermedad relacionada con el envejecimiento y, de forma inevitable, asistiremos a un continuo incremento de su incidencia y prevalencia, asociado al incremento de la esperanza de vida de la población.
Influencia del sexo en el perfil clínico de la insuficiencia cardiaca
Las mujeres predominan en los estudios comunitarios de IC. Este subgrupo presenta una mayor prevalencia de HTA y fibrilación auricular, pero menor de cardiopatía isquémica; asimismo, el empleo de pruebas diagnósticas es menor que en varones y es menor también la prescripción de fármacos de reconocido beneficio pronóstico(32-34); a pesar de esto, en la mayoría de las series la mortalidad suele ser menor(35-37), hecho que podría estar influido por un conjunto de factores, entre los que destaca la menor mortalidad de IC en ausencia de cardiopatía isquémica clínica.
Los resultados de nuestro estudio coinciden con lo descrito, salvo en la estrategia terapéutica, que fue similar en ambos grupos de pacientes, tanto en el uso de fármacos que bloquean el sistema renina-angiotensina-aldosterona como de bloqueadores beta.
Estrategia terapéutica
La optimización terapéutica constituye uno de los principales objetivos de la atención a pacientes con IC. Ha demostrado prolongar la vida y reducir la necesidad de hospitalizaciones, mejorando la calidad de vida en general(32-37). Además del tratamiento farmacológico, el correcto tratamiento de estos pacientes obliga a introducir cambios en el estilo de vida, plantear medidas intervencionistas percutáneas y quirúrgicas, emplear dispositivos, etc. Sencillos programas de gestión de la enfermedad, con intervención de médicos de atención primaria, especialistas y personal de enfermería, han demostrado incidir de forma favorable sobre el conjunto de objetivos terapéuticos(11-15).
Este estudio revela que la utilización de fármacos en los pacientes con ICC sigue medianamente las recomendaciones de tratamiento de la GC de IC de la ESC. La adherencia global es superior al 50%, se caracteriza por un alto nivel de cumplimiento de la prescripción de diuréticos, aceptable para los IECA/ARA-II, y escasa en BB y espironolactona, resultados estos similares a los reflejados en otras publicaciones europeas(12-16). El aceptable cumplimiento en la prescripción de diuréticos e IECA podría explicarse, en parte, por haber sido prescritos originalmente para tratar la hipertensión y/o la cardiopatía isquémica.
El índice de adherencia a los medicamentos con mayor grado de evidencia es del 66%, este porcentaje lo determina la baja prescripción de BB y la espironolactona, pues solo dos de cada 4 pacientes que los necesitan, toman estos medicamentos. Quizás el desconocimiento por el médico de AP del valor de la FEVI en más de la mitad de los enfermos incida negativamente en la prescripción de estos medicamentos, la baja utilización de estos 2 fármacos está ampliamente documentada(12–14), a pesar de su alto nivel de evidencia sobre efectos beneficiosos en la morbilidad y mortalidad. Una excepción es un estudio realizado en Suecia, también en el ámbito de AP(15), donde obtienen un porcentaje de prescripción de BB del 67% claramente más alto que la mayoría de las publicaciones; no obstante, solo un 25% son tratados con antagonistas de la aldosterona, resultado similar a otros estudios. Grandes ensayos clínicos demostraron que los BB disminuyen la mortalidad en pacientes con ICC(16,17), beneficios que persisten también en pacientes mayores de 65 años(18).
La edad mayor de 70 años, el sexo femenino y la enfermedad pulmonar obstructiva crónica (EPOC) son variables que nuestro estudio asocia a la baja prescripción de BB en consonancia con otras publicaciones(19,20); mientras que la diabetes se asocia con mayor prescripción de BB, tras el ajuste por regresión logística, solo la edad, la enfermedad coronaria y la HTA contribuyen a explicar la adherencia a los BB. La intolerancia y los efectos adversos son los motivos más frecuentemente aducidos por los profesionales para no prescribir o retirar los BB(14); no obstante, la mayoría de los efectos adversos son leves y en pocas ocasiones es necesario retirar este medicamento, por lo que el médico de AP con formación adecuada puede prescribir con seguridad los BB(21).
Un poco más de la mitad de nuestros enfermos requieren tratamiento anticoagulante. De estos, más de dos tercios los reciben, siendo el segundo fármaco, tras el diurético, con mejor adherencia a la GC-ESC de tratamiento.
Una proporción sustancial reciben glucósidos cardíacos, medicamento que no tiene ningún efecto en la supervivencia, pero mejora la sintomatología. Estos hallazgos son también concordantes con los estudios europeos(21-26).
Los pacientes más jóvenes, los que tienen antecedentes de isquemia cardíaca y los que ingresaron en el hospital en el último año, muestran mejor utilización de IECA/ARA-II, BB y espironolactona. Las características similares de estos enfermos con los incluidos en los grandes ensayos clínicos como el MERIT-HF(36) y el SOLVD(37) puede ser el factor que más influya en la prescripción por parte de los profesionales; esta circunstancia también fue observada por Lenzen et al.(7), que prueban que los pacientes similares a los del estudio SOLVD(37) tenían más posibilidades de ser tratados con IECA, con BB los pacientes similares al estudio MERIT-HF(36) y con antialdosterona los pacientes análogos a los del RALES(38).
Nuestros enfermos son la mayoría de edad avanzada, predomina el sexo femenino, la HTA es la etiología más frecuente, la mayoría de los pacientes tienen una ICC leve-moderada, en torno a un 60%, y están en clase II de la NYHA, con varias enfermedades asociadas a la insuficiencia cardíaca. Este perfil coincide con otros estudios realizados en AP(24,25), pero es opuesto al de pacientes de estudios realizados en el ámbito hospitalario(14,26), contexto que contribuye a explicar la escasa adherencia a las recomendaciones propuestas en la GC-ESC. Podemos admitir que hay falta de evidencia científica a la hora de tomar decisiones, por el médico de AP, sobre el tratamiento farmacológico en los pacientes con ICC que presentan grandes diferencias con los de los ensayos clínicos en los que se basan las recomendaciones.
Estos resultados se comparan de forma muy favorable con los de muchos registros y estudios realizados, tanto en nuestro país como en el ámbito internacional. Los resultados del estudio BADAPIC ofrecen cifras de empleo de fármacos similares a las observadas en los ensayos clínicos, con un 87% de empleo de IECA o ARA-II, un 59% de bloqueadores beta y un 32% de espironolactona, y, sorprendentemente, buena supervivencia y baja tasa de complicaciones durante el seguimiento(18). Como los propios investigadores reconocen, la selección de los pacientes, con edad media baja (66 años), la naturaleza relativamente benigna de la enfermedad (sólo el 68% de pacientes había ingresado con anterioridad por IC) y las características del seguimiento (unidades especializadas de IC) condicionan de forma importante sus resultados.
El alivio de la congestión mediante diuréticos, el control estricto de las cifras de presión, evitar la taquicardia y mantener el ritmo sinusal para optimizar el llenado ventricular, así como la resolución de la isquemia miocárdica, constituyen algunas de las recomendaciones terapéuticas.
Dos estudios recientes han indicado que el pronóstico de esta forma de IC, a diferencia de la IC por disfunción sistólica, no ha mejorado en la última década, a pesar del empleo de fármacos que han demostrado su utilidad en este último patrón de IC(28,29). Esto obliga a incrementar la investigación terapéutica en una enfermedad cardiovascular cada vez más prevalente y que presenta un pronóstico muy desfavorable, e indica que, así como la IC sistólica se comporta, desde un punto de vista terapéutico, como una enfermedad relativamente homogénea, en la IC con FEVI normal podrían incluirse grupos de pacientes muy heterogéneos, con respuestas diferentes a distintas intervenciones terapéuticas.
Implicaciones y limitaciones
Creemos que los estudios de estas características reflejan mejor la situación de la IC en una determinada área, ya que permiten incluir a la práctica totalidad de los pacientes con un diagnóstico cierto de la enfermedad. Es posible que haya un grupo de pacientes con IC que no ha precisado un ingreso hospitalario en ningún momento de su evolución; sin embargo, si tenemos en cuenta la naturaleza de la enfermedad, creemos que se trata de una posibilidad remota y estamos convencidos de que la selección con este criterio evita la inclusión de pacientes con diagnóstico dudoso, lo que en muchos casos, creemos, contamina los resultados de diversos estudios y registros de IC.
Al 56% de los pacientes de nuestra serie no se les había realizado un ecocardiograma, lo que podría cuestionar la confirmación diagnóstica de IC; sin embargo, aunque podemos considerar que la posibilidad de un falso diagnóstico es difícil.
Conclusiones
La IC con función sistólica preservada es la forma más prevalente de IC, que está mayoritariamente asociada con hipertensión. En pacientes con cardiopatía isquémica, el sexo influye significativamente siendo más frecuente en hombres la realización de coronariografía. La prescripción de fármacos no parece ser óptima. Es necesario promover estrategias multidisciplinarias para mejorar el cuidado de estos pacientes.
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Referencias
1. McMurray JJ, Adamopoulos S, Anker SD, Auricchio A, Böhm M, Dickstein K, et al. Guía de práctica clínica de la ESC sobre diagnóstico y tratamiento de la insuficiencia cardiaca aguda y crónica 2012. Rev Esp Cardiol. 2012;65: 938.e1–59.
2. Mosterd A, Hoes AW. Clinical epidemiology of heart failure. Heart. 2007;93:1137–46.
3. Cortina A, Reguero J, Segovia E, Rodríguez Lambert JL, Cortina R, Arias JC. Prevalence of heart failure in Asturias (a region in the Nooth of Spain). Am J Cardiol. 2001;87:1417---9.
4. Anguita Sánchez M, Crespo Leiro M, Eduardo de Teresa Galván E, Jiménez Navarro M, Alonso-Pulpón L, Muñiz García J. Prevalencia de la insuficiencia cardiaca en la población general española mayor de 45 años. Estudio PRICE. Rev Esp Cardiol. 2008;61:1041---9.
5. Schaufelberger M, Swedberg K, Köster M, Rosén M, Rosengren A. Decreasing one-year mortality and hospitalization rates for heart failure in Sweden: data from the Swedish hospital discharge registry 1988 to 2000. Eur Heart J. 2004;25:300---7.
6. Komajda M, Follath F, Swedberg K, Cleland J, Aguilar JC, Cohen-Solal A, et al. The EuroHeart Failure Survey programme: a survey on the quality of care among patients with heart failure in Europe. Part 2: treatment. The study group of diagnosis of the Working Group on Heart Failure of the European Society of Cardiology. Eur Heart J. 2003;24:464---74.
7. Lenzen MJ, Boersma E, Reimer WJ, Balk AH, Komajda M, Swedberg K, et al. Under-utilization of evidence-based drug treatment in patients with heart failure is only partially explained by dissimilarity to patients enrolled in landmark trials. A report from the Euro Heart Survey on Heart Failure. Eur Heart J. 2005;26:2706---13.
8. Cleland JG, Cohen-Solal A, Aguilar JC, Dietz R, Eastaugh J, Follath F, et al., IMPROVEMENT of Heart Failure Programme Committees and Investigators. Management of Heart Failure in primary care (The Improvement of Heart Failure in Primary care). Lancet. 2002;360:1631---2163.
9. Junta de Castilla y León, Gerencia de Atención Primaria de León. La insuficiencia cardiaca en León. Sanidad Castilla y León-SACYL. Estudio LEONIC, (2010),
10. Komajda M, Bouhour JB, Amouyel P, Delahaye F, Vicaut E, Croce I, et al. Ambulatory heart failure management in private practice in France. Eur J Heart Fail. 2001;3:503---7.
11. Komajda M, Lapuerta P, Hermans N, Gonzalez-Juanatey JR, van Veldhuisen DJ, Erdmann E, et al. Adherence to guidelines is a predictor of outcome in chronic heart failure: the MAHLER survey. Eur Heart J. 2005;26:1653---9.
12. Dickstein K, Cohen-Solal A, Filippatos G, McMurray JJ, Ponikowski P, Poole-Wilson PA, et al. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2008: the Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2008 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association of the ESC (HFA) and endorsed by the European Society of Intensive Care Medicine (ESICM). Eur Heart J. 2008;29:2388---442.
13. Senni M, Tribouilloy CM, Rodeheffer RJ, Jacobsen SJ, Evans JM, Bailey KR, et al. Congestive heart failure in the community. A study of all incident cases in Olmsted County, Minnesota, in 1991. Circulation. 1998;98:2282---9.
14. Otero-Raviña F, Grigorian-Shamagian L, Fransi-Galiana L,Lázara-Otero C, Fernández-Villaverde JM, del Álamo-Alonso A, et al. Estudio gallego de insuficiencia cardiaca en atención primaria (estudio GALICAP). Rev Esp Cardiol. 2007;60:373---83.
15. Rodríguez Roca GC, Barrios Alonso V, Aznar Costa J, Llisterri Caro JL, Alonso Moreno FJ, Escobar Cervantes C, et al. Características clínicas de los pacientes diagnosticados de insuficiencia cardiaca crónica asistidos en Atención Primaria. Estudio CARDIOPRES. Rev Clin Esp. 2007;207:337---40. Document downloaded from http://www.elsevier.es/, day 26/07/2019.
16. Salvador MJ, Sebaoun A, Sonntag F, Blanch P, Silber S, Aznar J, et al. Estudio europeo del tratamiento ambulatorio de la insuficiencia cardíaca realizado por cardiólogos. Rev Esp Cardiol. 2004;57:1170---8.
17. Dahlstrom U, Hakansson, Swedberg K, Waldenstrom A. Adequacy of diagnosis and treatment of chronic heart failure in primary health care in Sweden. Eur J Heart Fail. 2009;11:92---8.
18. Anguita M. Características clínicas, tratamiento y morbimortalidad a corto plazo de pacientes con insuficiencia cardiaca controlados en consultas específicas de insuficiencia cardiaca. Resultados del registro BADAPIC. Rev Esp Cardiol. 2004;57:1159---69.
19. María J Salvadora, Alain Sebaouna, Frank Sonntaga, Pedro Blancha, Sigmund Silbera, Joaquín Aznara, Michel Komajdaa. Estudio europeo del tratamiento ambulatorio de la insuficiencia cardíaca realizado por cardiólogos. Rev Esp Cardiologia. 2004: 57: 1170-1178
20. García Castelo A, Muñiz García J, Sesma Sánchez P, Castro Beiras A. Utilización de recursos diagnósticos y terapéuticos en pacientes ingresados por insuficiencia cardíaca: influencia del servicio de ingreso (estudio INCARGAL). Rev Esp Cardiol. 2003;56(1):49-56.
21. Barrios Alonso V, Peña Pérez G, González Juanatey JR, Alegría Ezquerra E, Lozano Vidal JV, Llisterri Caro JL, et al..Hipertensión arterial e insuficiencia cardiaca en las consultas de atención primaria y de cardiología en España. Rev Clin Esp, 203 (2003), pp. 334-42
22. Marin-Sanchez FJ, Carbajosa V, LLorens P, Herrero P, Jacob J, Pérez Durá MJ et al Estancia prolongada en pacientes ingresados por insuficiencia cardiaca aguda en la Unidad de Corta Estancia (estudio EPICA): factores asociados. Medicina Clínica 2014;143(6): 245-251
23. Juan Cosín Aguilara, Amparo Hernándiz Martíneza. Ensayos clínicos en insuficiencia cardíaca. Rev Esp Cardiol. 2001 (54): 22-31
24. Pitt B, Zannad F, Remme WJ, Cody R, Castaigne A, Perez A, et al. The Randomized Aldactone Evaluation Study Investigators. The effect of spironolactone on morbidity and mortality in patients with severe heart failure. N Engl J Med. 1999;341:709---17.
25. Sturm HB, Haijer-Ruskamp FM, Veeger NJ, Baljé-Volkers CP, Swedberg K, van Gilst WH. The relevance of comorbidities for heart failure treatment in primary care: a European survey. Eur J Heart Fail. 2006;8:31---7.
26. Galindo Ortego G, Cruz Esteve I, Real Gatius J, Galván Santiago L, Monsó Lacruz C, Santafé Soler P. Pacientes con el diagnóstico de insuficiencia cardiaca en atención primaria: envejecimiento, comorbilidad y polifarmacia. Aten Primaria. 2011;43:61---8.
27. Villar Inarejos MJ, Madrona Marcos F, Sadek M I, Simón MA, Tarraga Marcos L, Tárraga López PJ. Riesgo de la obesidad en pacientes con Insuficiencia Cardiaca. JONNPR. 2020;5(4):379-91. DOI: 10.19230/jonnpr.3258.
28. Instituto Nacional de Estadística. Fenómenos demográficos. Tablas de mortalidad [citado 7 Julio 2019]. Disponible en: www.ine.es/jaxi/tabla.do?path=/t20/p319a/serie/l0/&file=01001.px&type=pcaxis&L=0
29. Inés Sayago-Silva,*, Fernando García-Lopez y Javier Segovia-Cubero. Epidemiología de la insuficiencia cardiaca en España en los últimos 20 años. Rev Esp Cardiol. 2013 (66): 649-656.
30. H.B. Sturm, F.M. Haijer-Ruskamp, N.J. Veeger, C.P. Baljé-Volkers, K. Swedberg, W.H. van Gilst. The relevance of comorbidities for heart failure treatment in primary care: a European survey. Eur J Heart Fail, 8 (2006), 31-37. http://dx.doi.org/10.1016/j.ejheart.2005.03.010
31. G. Galindo Ortego, I. Cruz Esteve, J. Real Gatius, L. Galván Santiago, C. Monsó Lacruz, P. Santafé Soler. Pacientes con el diagnóstico de insuficiencia cardiaca en atención primaria: envejecimiento, comorbilidad y polifarmacia. Aten Primaria, 43 (2011), 61-68. http://dx.doi.org/10.1016/j.aprim.2010.03.021 | Medline
32. G.C. Rodríguez Roca, V. Barrios Alonso, J. Aznar Costa, J.L. Llisterri Caro, F.J. Alonso Moreno, C. Escobar Cervantes, et al. Características clínicas de los pacientes diagnosticados de insuficiencia cardiaca crónica asistidos en Atención Primaria. Estudio CARDIOPRES. Rev Clin Esp, 207 (2007), pp. 337-340
33. M.J. Salvador, A. Sebaoun, F. Sonntag, P. Blanch, S. Silber, J. Aznar, et al. Estudio europeo del tratamiento ambulatorio de la insuficiencia cardíaca realizado por cardiólogos. Rev Esp Cardiol, 57 (2004), pp. 1170-1178
34. U. Dahlstrom, Hakansson, K. Swedberg, A. Waldenstrom. Adequacy of diagnosis and treatment of chronic heart failure in primary health care in Sweden. Eur J Heart Fail, 11 (2009), pp. 92-98 http://dx.doi.org/10.1093/eurjhf/hfn006 | Medline
35. CIBIS-II Investigators and Comités. The cardiac Insufficiency Bisoprolol Study II (CIBIS-II): a randomised trial. Lancet, 353 (1999), pp. 9-13
36. The MERIT-HF investigators. Effect of metoprolol CR/XL in chronic heart failure: Metoprolol CR/XL Randomised Intervention Trial in Congestive Heart Failure (MERIT-HF). Lancet, 353 (1999), pp. 2001-2007
37. B.R. Dulin, S.J. Haas, W.T. Abraham, H. Krum. Do elderly systolic heart failure patients benefit from beta blockers to the same extent as the non-elderly? Meta-analysis of 12,000 patients in large-scale clinical trials. Am J Cardiol, 95 (2005), pp. 896-898. http://dx.doi.org/10.1016/j.amjcard.2004.11.052
38. Vázquez Rodríguez JM. RALES. N Engl J Med 1999;341:709-17
